- Die Durchblutungsstörung Raynaud-Phänomen - DGA Ratgeber
- Das Raynaud-Phänomen - M. Hirschl, Journal für Kardiologie
- Diagnose und Therapiedes Raynaud-Phänomens
- Raynaud-Syndrom und die Kälte-Urtikaria
- Artikel auf englisch:
- msdmanuals.com - Raynaud Syndrome
- mayoclinic.org - Raynaud's disease
- medlineplus.gov - Raynaud's Disease Also called: Raynaud's phenomenon
Raynaud-Syndrom: Was ist die Ursache für die Minderduchblutung an den Fingern?
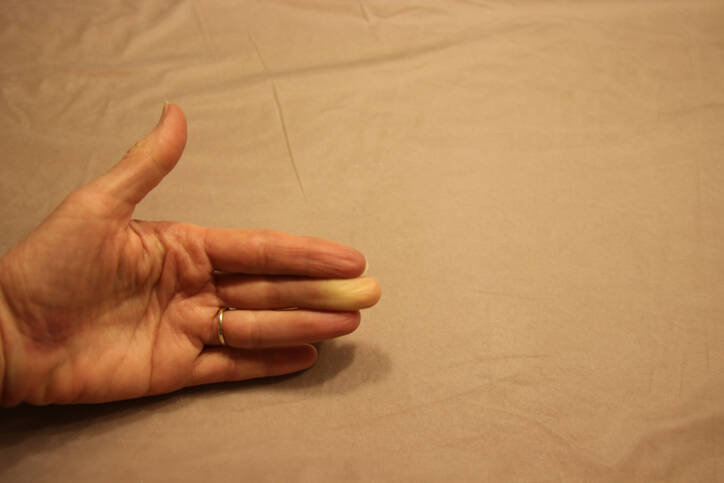
Das Raynaud-Syndrom manifestiert sich durch Ereignissen von Minderdurchblutung der Akren bzw. Körperspitzen der Gliedmaßen, meistens der Finger und Zehen. Es kann auf ein ernsteres Gesundheitsproblem hinweisen.
Die häufigsten Symptome
- Gliederschmerzen
- Hautschmerzen
- Geschwür
- Depression - gedrückte Stimmung
- Blaues Leder
- Befeuchtung der Haut
- Anschwellen der Gliedmaßen
- Die Insel
- Geschwollene Finger
- Kribbeln
- Gerötete Haut
Merkmale
Das Raynaud-Syndrom ist eine Vasoneurose, d.h. eine funktionelle Gefäßerkrankung. Das Problem beruht auf einer paroxysmalen und vorübergehenden Minderdurchblutung der Extremitätenden. Dies sind in erster Linie die Finger bzw. Zehen.
Vasoneurose = funktionelle Gefäßerkrankung, wenn kein organischer Schaden vorliegt.
Das Raynaud-Syndrom ist eine der häufigsten Vasoneurosen.
Die Krankheit wurde erstmals 1862 von dem französischen Arzt Auguste Gabriel Maurice Raynaud beschrieben. Im Laufe der Jahre gab fand er heraus, dass es einen Zusammenhang mit der Arbeitsbelastung beim Einsatz von vibrierenden Werkzeugen gibt.
Raynaud-Syndrom = Raynaud-Phänomen = Morbus Raynaud = Weißfingerkrankheit.
Im Bereich der Krankheit werden zwei Formen genannt, die sich in mehreren Eigenschaften voneinander unterscheiden.
Das Raynaud-Syndrom wird in zwei Formen unterteilt:
- primäres - die Ursache ist nicht genau geklärt
- sekundäres - als Folge einer anderen Krankheit
Blutgefäße versorgen die Zellen, Gewebe, Organe und Organsysteme des Körpers mit Blut. Im Blut werden Sauerstoff und verschiedene Nährstoffe transportiert, die für den Stoffwechsel des Körpers notwendig sind. Der Stoffwechsel produziert auch giftige Abfallprodukte, die aus dem Körper ausgeschieden werden müssen.
Blutführende Gefäße werden in Schlagader (Arterien), die das Blut vom Herzen weg führen, und Blutadern (Venen) unterteilt. Die Venen führen das Blut zum Herzen hin. Außerdem kennen wir auch das System der kleinen kleinsten Gefäße, in denen der Stoffwechsel abläuft: die sogenannten Kapillaren.
Haargefäß - Kapillare= sie decken eine Fläche von etwa 6000 m2 ab.
Bei diesem Syndrom sind hauptsächlich kleine und feine Blutgefäße betroffen. So kommt es zu einer Störung der Mikrozirkulation.
Primäres Raynaud-Syndrom
Diese Form kommt häufiger vor.
Es wird berichtet, dass es 60-90% der Fälle ausmacht (80% im Durchschnitt).
Betroffen sind vor allem Frauen im Alter zwischen 15 und 40 Jahren.
Es handelt sich um eine benigne, d.h. weniger schwerwiegende, harmlose Erkrankung, die eine funktionelle Ursache hat. In diesem Fall werden die Gefäße nicht beschädigt und haben eine normale Struktur.
Das Syndrom ist durch das Wiederauftreten von Anfällen von Minderdurchblutung eines Teils des Gewebes bzw. Körpers gekennzeichnet. Der grundlegende Mechanismus ist die Kontraktion kleiner Gefäße und die Störung der Mikrozirkulation.
Diese Störung bewirkt eine vorübergehende Verringerung des Blutflusses, was sich im typischen Verlauf widerspiegelt.
Warum dies geschieht, ist nicht genau erklärt.
Somit besteht der Hauptunterschied zur sekundären Form darin, dass die Gefäße eine normale Struktur haben und die Krankheit keine kritische Minderdurchblutung, d.h. eine Ischämie des Gewebes und dessen Zelltod oder sogar Gangrän verursacht.
Sekundäres Raynaud-Syndrom
Die sekundäre Form der Krankheit tritt im Rahmen anderer Erkrankungen auf, wobei das Raynaud-Syndrom eine Manifestation ist.
Auch organische Gefäßschädigung sind im betroffenen Bereich vorhanden.
Bei der Diagnostik ist die Unterscheidung zwischen primärer und sekundärer Form von großer Bedeutung, da sekundäre Formen eine andere Behandlung und Lösung des primären Problems erfordern.
Früherkennung und rechtzeitige Behandlung sollen ernsthafte Komplikationen, Absterben und Verlust des betroffenen Teils verhindern.
Obwohl die sekundäre Form einen Anteil von etwa 20 % hat, sie kann durch eine Vielzahl verschiedener Erkrankungen ausgelöst werden, z.B. rheumatischen oder Autoimmunerkrankung, hat häufig ein Raynaud-Syndrom zur Folge. Alternativ spielen bei der Ursache Arbeitsbelastung und Berufskrankheit eine Rolle.
Die Gesamtinzidenz der Vasoneurosen in der Bevölkerung wird bei 2 - 20 % angegeben und ist und, wie bereits erwähnt, am häufigsten handelt es sich um das Raynaud-Syndrom und in diesem Fall wird die Prävalenz mit 5 - 20 % angegeben.
Die Prävalenz ist eine statistische Angabe, die das Auftreten der Krankheit in der Bevölkerung ausdrückt.
Es geht um die Einwohnerzahl, die an einem bestimmten Ort und zu bestimmtem Zeitpunkt, z.B. pro 100, 1000, 100 000 Einwohner der Bevölkerung angegeben wird.
Aufgrund der primären Form wird auch in Abhängigkeit von den klimatischen Bedingungen eine höhere Inzidenz bei Frauen berichtet.
Ursachen
Die Ursache des primären Raynaud-Syndroms ist nicht klar.
Wichtig ist dabei, dass es sich um eine funktionelle Durchblutungsstörung und nicht um eine organische Schädigung der Blutgefäße handelt.
Warum es entsteht, hängt mit der mehreren Faktoren zusammen.
Zum Beispiel: komplexe Ungleichgewicht zwischen Vasodilatation und Vasokonstriktion sowie Gefäßwand- und Gefäßtonusanomalien aufgrund neurologischer sowie hormoneller Ursachen.
Vasodilatation = Gefäßerweiterung.
Vasokonstriktion = Gefäßverengung.
Der auslösende Mechanismus ist die Wirkung von Kälte oder Stress und Emotionen.
Hormonelle Wirkung fügt eine erhöhte Inzidenz bei weiblichem Geschlecht hinzu. Es wird berichtet, dass sie bis zu 7-mal häufiger betroffen sind als Männer. Das Syndrom kann bei Mädchen nach der Pubertät, meist nach dem 20. Lebensjahr, auftreten.
Das Nachlassen von Beschwerden kann nach der Menopause eintreten.
Bei der Sekundärform hingegen...
Die sekundäre Form der Krankheit ist durch das Vorhandensein einer anderen Krankheit gekennzeichnet. Sie kann oft als Manifestation einer ernsteren Krankheit vorliegen.
Ein Beispiel für eine durch das Raynaud-Syndrom gekennzeichnete Krankheit ist:
- systemische Krankheit
- Autoimmunerkrankung
- rheumatische Erkrankung
- rheumatoide Arthritis
- Sklerodermie
- systemischer Lupus erythematodes
- Sjögren-Syndrom
- Gefäßerkrankung, Atherosklerose, Gefäßentzündung, Kompressionssyndrom
- endokrine Erkrankungen, Schilddrüsenprobleme wie Hypothyreose
- traumatischer Gefäßschädigung, Verletzung
- neurologische Erkrankung, Karpaltunnelsyndrom, Zervikobrachialsyndrom
- hämatologische Erkrankung
- Lebererkrankung
- onkologische Erkrankung
- langfristige und einseitige Überlastung der Gliedmaßen
- Arbeitsüberlastung, Vibration - Vibrationskrankheit
- Schwermetallvergiftung - Arsen, Blei, aber auch Pilze
- einige Arzneimittel wie Betablocker, Chemotherapie, Migräne-Arzneimittel
Risikofaktoren sind:
- Geschlecht - Frauen sind häufiger betroffen
- Alter - ab dem 15. Lebensjahr bis zum 30. Lebensjahr bis zum 40. Lebensjahr, auch wegen hormoneller Wirkung
- klimatické prostredie - častejšie v chladných oblastiach
- genetická predispozícia a možný rodinný výskyt
- Rauchen
- Arbeitsbelastung, wiederholte Vibrationen, einseitige Überlastung der Gliedmaßen, Pianisten, Arbeit mit Bohrmaschine, Presslufthammer, Kettensäge und dergleichen
- Einnahme bestimmter Medikamente und Kontakt mit Chemikalien (Vinylchlorid)
- Stress und anhaltende psychische Überlastung
- enge Kleidung
- Bluthochdruck
- Diabetes
- chronische Entzündung
- hoher Fettgehalt im Blut
- onkologische Erkrankungen
Symptome
Die Symptome des Raynaud-Syndroms sind durch Rezidive, d.h. Wiederauftreten von Krampfanfällen, gekennzeichnet. Es ist eine Störung des Blutflusses zu den akralen Teilen bzw. Endteilen der Gliedmaßen.
In erster Linie sind die Finger am häufigsten betroffen, die Zehen aber weniger oft.
Durchblutungsstörungen können aber auch an Teilen wie Nase, Kinn, Ohren oder Brustwarzen auftreten.
Der auslösende bzw. erregende Faktor kann Kälte oder Stress und emotionale Erregung sein. Sie können auch ohne Erreger, also spontan, entstehen. Bei einer anderen Krankheit entstehen sie wie bei ihrem Symptom.
Typische Symptome des Raynaud-Syndroms:
- anfangs blasse Haut der Finger - oder ein anderer Körperteil
- nachträgliches bläuliche Verfärbung der betroffenen Stelle, wie Finger, Fingerspitzen
- Rötung im Endteil
- Schmerzen im betroffenen Bereich
- Kribbeln, Ameisenlaufen
- Gefühl von stechenden Nadeln, brennendes Gefühl
- Taubheit im betroffenen Teil
- Schwellung
- bei wiederholten Anfällen und bei anderen Erkrankungen kann die Haut glänzend und gespannt sein
Die Dauer des Ereignisses kann von wenigen Minuten bis zu Stunden variieren.
Die Dauer beträgt in der Regel etwa 10-20 Minuten. Nach einem Auslösen durch Kälte kann man den Schmerz durch Aufwärmen der Hände lindern.
Die Manifestationen treten meist an den oberen Gliedmaßen auf. Es kann nur ein Finger, eine Fingerspitze oder mehrere Finger betroffen sein.
Bei der sekundären Form besteht die Möglichkeit eines schlechteren Verlaufs bei Vorliegen von Komplikationen, z.B. kritische Ischämie - Minderdurchblutung. Deswegen tritt ein charakteristischer ischämischer Schmerz auf.
Die Haut hat Defekten und ist deswegen geschädigt. Eine Schädigung der Haut bei Fortbestehen einer Minderdurchblutung kann verschiede Einwirkungen haben: von Zelltod - Nekrose bis Gangrän, deswegen muss der beschädigten Teil amputiert werden.
Diagnostik
Bei der Diagnose ist es besonders wichtig, die primäre von der sekundären Form des Syndroms zu unterscheiden, da auch der sekundäre Typ ein Frühzeichen einer anderen Erkrankung sein kann.
Wichtig ist zunächst die Anamnese, also die Krankengeschichte bzw. Fallaufnahme des Betroffenen.
Folgende Informationen sind dabei wichtig:
- Häufigkeit bzw. Frequenz des Anfallswechsels
- Dauer der Erkrankung in Minuten bis Stunden
- Verlauf von Beschwerden und das Vorhandensein von Manifestationen, das Trikolore-Phänomen oder Schmerzen
- das Vorhandensein anderer bereits erkannter Krankheiten
- familiäres Auftreten
- Einnahme von Medikamenten
- Verletzung oder Kontakt mit chemischen Stoffen und anderen
Es folgt eine Untersuchung, vor Allem des Blutkreislaufs, aber auch der Pulsation, des Blutdrucks - an beiden Gliedmaßen.
+ Lewis-Prusik Test - Drücken des Nagelbettes innerhalb für 6 - 10 Sekunden (als Standard), wobei die Farbe beobachtet wird und Kälte(provokations)test (zum Beispiel ein Kältetest nach Rejsk).
Eine Duplexsonographie ist auch wichtig, um den atherosklerotischen Prozess auszuschließen. Wichtig ist auch eine Kapillaroskopie, deren Ziel es ist, den Zustand feiner Blutkapillaren zu beurteilen und damit die primäre oder sekundäre Form zu bestimmen.
Man bewertet das Aussehen und die morphologische Struktur der Kapillaren, am häufigsten im Bereich des Fingers und des Nagelbetts oder an einer anderen Stelle, die ungenügend durchblutet wird.
Bei eder Differentialdiagnose ist es auch notwendig, eine Blutuntersuchung durchzuführen, wie Blutbild, Biochemie, CRP, IG und andere. Natürlich kommen noch rheumatologische oder neurologische Untersuchungen und andere hinzu.
Verlauf
Beim Raynaud-Syndrom verläuft in betroffenen Regionen dreiphasig - das Trikolore-Phänomen. Es kommt zu Farbveränderungen der Haut, die je nach Entwicklung des Syndroms auftreten.
Manchmal sind jedoch nur ein oder zwei Hautfarbenveränderungen zu beobachten (Mono-/Bi-Phase).
Das Trikolore-Phänomen wird beschrieben als:
- Phase - weiß - mit blasser Haut, bei Vasokonstriktion bzw. Gefäßverengung
- Phase - blau- Hautzyanose, wegen Blutstagnation (Ansammlung von Blut)
- Phase - rot- es kommt zu einer vermehrten Durchblutung mit Rötung - Hyperämie
Das Ereignis dauert mehrere Minuten bis Stunden. Farbveränderungen der Haut können von vorübergehenden Schmerzen oder eher einem unbestimmten Krankheitsgefühl, Parästhesien - Kribbeln oder Taubheitsgefühl im betroffenen Bereich begleitet sein.
Länger andauernde Durchblutungsstörungen sind durch ischämische Schmerzen gekennzeichnet, aber auch durch das Risiko von Hautschädigungen und der Entwicklung von Hautdefekten, Geschwüren und dem Absterben des minderduchbluteten Teils. Der gerötete Teil muss operativ entfernt werden.
Diese Komplikation tritt nur bei der sekundären Form auf.
Im Laufe der Zeit entwickelt sich ein Hautdefekt bis hin zur Nekrose - verschwärzt = sekundäres Raynaud-Syndrom.
Die Primärform wird von diesen Komplikationen nicht begleitet, da der Blutkreislauf nicht organisch und strukturell geschädigt ist.
Behandlung: Raynaud-Syndrom
Behandlung des Raynaud-Syndroms: Therapiemaßnahmen und Änderung der Lebensweise
Mehr anzeigenRaynaud-Syndrom wird behandelt von oder durch
Raynaud-Syndrom untersucht von oder durch
Andere Namen
Interessante Quellen
Verwandt










