- solen.sk - Fourniersche Gangrän
- wikiskripta.eu - Gangrän
- mayoclinic.org - Gangrän
Was ist ein Wundbrand, was sind seine Symptome und seine Behandlung?
Gangrän ist ein Zustand, bei dem ein bestimmter Teil des menschlichen Gewebes abstirbt. Er ist häufig Ausdruck von sekundären Veränderungen wie Austrocknung oder Infektion.
Inhalt des Artikels
Gangrän ist ein gefährlicher, sogar lebensbedrohlicher Zustand. Sein Wesen ist das Absterben des betroffenen Gewebes, in dem keine ausreichende Versorgung mit Nährstoffen und Sauerstoff besteht. Infektionen mit Bakterien, die ohne Luft leben (anaerob), sind häufig.
Was ist Gangrän?
Bei der Gangrän handelt es sich um eine Nekrose, die durch sekundäre Veränderungen, vor allem Austrocknung und Infektion, verändert wird.
Es gibt 3 Arten von Gangrän:
- Trockene Gangrän (gangraena sicca) - Sie tritt am häufigsten an den Extremitäten auf, wenn ein Blutgefäß verschlossen ist. Sie wird durch unzureichende Sauerstoffversorgung verursacht.
Die Farbe der Konkremente ändert sich allmählich von violett über schwarz zu dunkelbraun. Die Haut verliert Wasser, Elastizität und ähnelt Pergamentpapier. - Feuchte Gangrän (sphacelus) - Nekrose, die durch Fäulnisbakterien verändert wird. Das nekrotische Gewebe sieht feucht aus, riecht und zerfällt. Die Farbe ist grün, verursacht durch Bakterien, die auf Hämoglobin einwirken.
Wenn die Bakterien überhand nehmen, kann ein ernster, lebensbedrohlicher Zustand - Sepsis - auftreten. - Gasgangrän (gangraena emphysematosa) - Nekrose, die durch das gasbildende Bakterium Clostridien verändert wird. Sie tritt nach einer Verletzung auf, wenn die Clostridieninfektion tief in die Wunde eindringt (z. B. wenn Erde in die Wunde eingebracht wird).
Das Gewebe ist geschwollen, kann eitern. Man kann Gasblasen spüren, die bei Berührung zu platzen scheinen.
Sobald eine bestimmte Art von Bakterien in das umliegende Gewebe und den Blutkreislauf gelangt, stellt eine Gangrän eine tödliche Gefahr dar.
Risiken der Gangrän
Der Faktor, der das Risiko eines Wundbrandes am häufigsten erhöht, ist die Verengung der Blutgefäße - Atherosklerose. Eine allmähliche Verengung kann zu einer eingeschränkten Sauerstoffversorgung und später zum vollständigen Absterben des Gewebes führen.
Diabetes gehört zu den wichtigen Faktoren, denn es ist bekannt, dass Diabetes das Risiko für die oben genannten bakteriellen Infektionen erhöht.
Das Risiko wird auch erhöht durch:
- Entzündliche Erkrankungen der Blutgefäße
- Schwächung des Immunsystems (Chemotherapie, HIV, Drogenabhängigkeit)
- Verbrennungen
- Frostbeulen
- Rauchen
- Fettleibigkeit
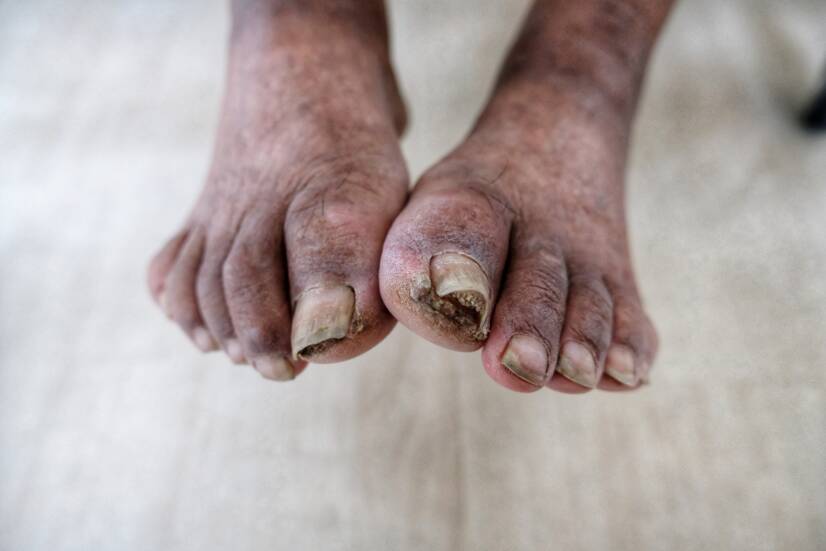
Diabetische Gangrän
Der Begriff diabetische Gangrän umfasst ein breites Spektrum akraler Läsionen am diabetischen Bein, von minimalen Anzeichen bis hin zur Gangrän des gesamten Beins. Sie ist eine der schwerwiegendsten Komplikationen des Diabetes.
Bei Diabetikern sind die Füße 20- bis 50-mal häufiger betroffen als bei gesunden Menschen.
Faktoren, die diabetisches Gangrän verursachen
Bei Patienten, die wegen Diabetes behandelt werden, sind viele Faktoren ausschlaggebend für das Ergebnis.
Einige der häufigsten sind:
- Neuropathie - Schädigung des Nervensystems (motorisch, sensorisch, viszeral)
- Durchblutungsstörungen - unzureichende Blutzufuhr und daraus resultierende mangelnde Durchblutung des Gewebes
- Hyperglykämie - Schwankungen des Blutzuckerspiegels, die zu einem früheren Auftreten späterer Komplikationen führen
- Eingeschränkte Beweglichkeit der Gelenke - zusammen mit sensomotorischen Neuropathien, die einen verminderten Muskeltonus, Steifheit und Taubheit verursachen, was zu einem erhöhten Druck beim Stehen oder Gehen führt
Interessante Informationen finden Sie in dem Artikel:
Diabetischer Fuß als Komplikation des Diabetes?
Die diabetische Gangrän ist eine schwerwiegende Folge des diabetischen Fußsyndroms. Sie führt häufig zur Amputation der betroffenen Gliedmaße. Sie kann sich auch aus einer kleinen Verletzung oder einer oft unterschätzten Blase entwickeln.
Die Vorbeugung dieser Erkrankungen besteht in regelmäßiger Fußpflege und Besuchen bei einem Diabetologen.
Diagnose und Behandlung des diabetischen Gangräns
Die Diagnose wird vom Arzt auf der Grundlage der Anamnese gestellt, da die Patienten häufig leichte Erscheinungsformen, die so genannten Warnzeichen, vernachlässigen und erst in einem fortgeschrittenen Stadium der Erkrankung in die Ambulanz kommen.
- Anamnese - Anhand des Gesprächs holt der Arzt die notwendigen Informationen über den aktuellen und früheren Zustand des Patienten ein.
- Körperliche Untersuchung - Durch Betrachten und Abtasten stellt der Arzt das Ausmaß und das Stadium der Krankheit fest. Durch Abtasten bestimmt er die Empfindlichkeit und Schwellung des Bereichs.
- Laboruntersuchung - Es wird eine Blutprobe entnommen und zur Bestimmung von Entzündungsparametern (CRP, Leukozytenzahl, FW) eingesandt.
- Bildgebung - Bestimmt das Ausmaß, den Grad und die Tiefe der Beteiligung.
- Röntgen (Röntgenuntersuchung) - Zur Bestimmung der Ausdehnung auf feste Strukturen (Knochen).
- USG (Ultraschalluntersuchung) - Zur Feststellung von Anomalien im Blutkreislauf.
- CT (Computertomographie), MRT (Magnetresonanztomographie) - Wird insbesondere bei hochgradigen Erkrankungen eingesetzt, um die Beteiligung tieferer Strukturen festzustellen.
- Abstrich - Mit speziellen sterilen Bürsten wird ein Abstrich von der betroffenen Stelle entnommen und zur bakteriologischen Untersuchung eingeschickt (um das Vorhandensein von anaeroben, aeroben oder Gasbakterien festzustellen).
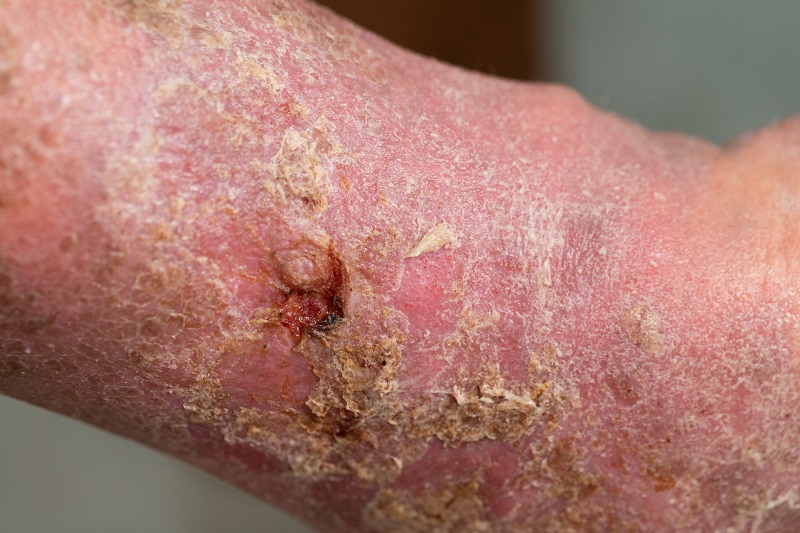
Behandlung des diabetischen Gangräns
Die Behandlung von Gangrän ist in der Regel langwierig und schwierig. Von der Möglichkeit der Heilung bis zur radikalen Operation. Der wichtigste und erste Schritt ist die Einstellung des Diabetes.
- Medizinische Behandlung - Verabreichung von Antibiotika über das Blut (in eine Vene).
- Lokale chirurgische Behandlung - hängt vom lokalen Befund ab. Die chirurgische Behandlung erfolgt gegebenenfalls unter örtlicher Betäubung. Bei beginnender Gangrän, diabetischem Fuß oder Schienbeingeschwür wird abgestorbenes Haut- und Unterhautgewebe entfernt. In einigen Fällen wird auch Knochen entfernt. Außerdem wird eine Wundspülung mit antibiotischen Lösungen durchgeführt.
- Vollständige chirurgische Behandlung - Wenn der Befund fortgeschritten ist und die bisherigen Verfahren nicht angewendet werden können oder unwirksam sind, muss die betroffene Gliedmaße amputiert werden.
Interessante Tatsache:
Bei anaeroben Infektionen wird ein Aufenthalt in einer Überdruckkammer empfohlen.
Der Patient ist in einer Kammer eingeschlossen, in der eine hohe Sauerstoffkonzentration aufrechterhalten wird. Dies ist der Ausbreitung und Vermehrung dieser Bakterienart nicht förderlich.
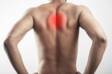
Fournier-Gangrän
Die Fournier-Gangrän (FG) ist eine lebensbedrohliche Gangrän der äußeren Genitalien, des Dammes und der Perianalgegend. Derzeit schließt diese Definition auch Erkrankungen dieser Art bei Frauen ein, ist jedoch in der männlichen Bevölkerung häufiger anzutreffen.
Die Krankheit wurde erstmals von Jean Alfréd Fournier im Jahr 1883 beschrieben.
FG ist eine typische nekrotisierende Fasziitis, die durch verschiedene Bakterien (Staphylokokken, Streptokokken, Coliforme, Pseudomonaden, Bacteroides, Fusobakterien, Pseudomonaden) aus der Haut, der Harnröhre, der Vagina oder dem Rektum verursacht wird.
Ursachen von FG
Eine wichtige Voraussetzung für die Entstehung von FG ist eine gestörte (vor allem zelluläre) Immunität und eine verminderte Abwehrkraft der betroffenen Person. Lokale Erkrankungen oder Traumata im Genitalbereich begünstigen die Entstehung einer bakteriellen Infektion.
Risikofaktoren, die die Entwicklung von FG beeinflussen
Tabelle der Risikofaktoren für FG
| Immunschwächezustände | Urologische Ursachen | Chirurgische Ursachen | Dermatologische Ursachen | Weniger häufige Ursachen |
| Diabetes mellitus | Abszess im Hodensack | Periproktaler Abszess | Tritt hauptsächlich in Entwicklungsländern auf | Hernienplastik |
| Chemotherapie | Chirurgische Eingriffe | Perforierte Appendizitis | Vasektomie | |
| HIV | Prostata-Biopsie | Divertikulitis | Neonatale Beschneidung | |
| Kortikoid-Therapie | Harnröhrenverengung | Rektalkrebs | Äußere Verletzungen (Kratzer, Insektenstiche) | |
| Chronischer Alkoholismus | Urinextravasation bei endoskopischen Eingriffen im unteren Harntrakt | Analfissuren und Fisteln | Obliterative Endarteriitis pudenda externa und interna |
Diagnose und Behandlung der Fournierschen Gangrän
Die Diagnose der Fournier-Gangrän wird in der Regel anhand des klinischen Bildes und der Anamnese gestellt. Die Hauptsymptome sind meist Schmerzen an der betroffenen Stelle, Schwellungen und in späteren Stadien Fieber.
- Anamnese - Beurteilung möglicher Risikofaktoren für FG
- Körperliche Untersuchung - Palpation, Abtasten der betroffenen Stellen
- Laboruntersuchung - mikrobiologische Diagnose aus Blut (CRP, FW, Leukozyten) + Urinkultur
- Abstrich - mit sterilen Pinseln aus dem betroffenen Bereich
- Biopsie - schonende Entnahme von biologischem Material zur genaueren Untersuchung
- Bildgebung - zur Abklärung von Ausmaß und Schwere der Erkrankung
- USG
- CT
- MRT
Interessant:
FG kann sich schnell ausbreiten, man geht von 2-3 cm pro Stunde aus.
Behandlung der Fournierschen Gangrän
Schon bei Verdacht auf FG ist eine stationäre Aufnahme des Patienten erforderlich, da ein verzögerter Eingriff zu einer erhöhten Sterblichkeit führt.
Die gängigste Behandlung für FG ist wie folgt:
- Medizinisch - Verabreichung von Breitspektrum-Antibiotika über den Blutweg (in eine Vene).
- Chirurgisch - Radikale Entfernung aller gangränösen und potenziell gefährdeten Gewebe, wobei die Wunde zur besseren Heilung offen bleiben muss.
- Drainage der Harnwege, Epizystektomie
- Entlastungskolostomie - insbesondere, wenn der Enddarmbereich betroffen ist
- Plastische Rekonstruktion - sekundärer Verschluss der betroffenen Bereiche
- Überdruckkammer - Behandlung mit Sauerstoff unter hohem Druck.
Die kontinuierliche Überwachung und Flüssigkeitszufuhr des Patienten ist ein wichtiger Faktor für den Erfolg. Auch das Stadium, in dem die Krankheit erkannt wurde, ist entscheidend.
Gangrän der inneren Organe
Gangrän kann zahlreiche Teile unseres Körpers befallen, aber auch innere Organe können davon betroffen sein.
Die häufigsten Organe, die von Gangrän betroffen sein können, sind:
- Der Blinddarm - Eine akute Entzündung des Blinddarms kann zu einer Perforation und anschließendem Wundbrand führen.
- Bauchspeicheldrüse - bei einer akuten Entzündung der Bauchspeicheldrüse
- Dickdarm - bei ileotischen Zuständen, bei denen eine choroidale Obstruktion vorliegt. Selten auftretende Gangrän des Dickdarms bei der Autoimmunerkrankung Lupus erythomatosus
- Gallenblase - bei akuter Cholezystitis
- Magen - am häufigsten bei Krebserkrankungen
- Lunge - als Folge einer Lungenentzündung
Interessante Quellen
Verwandt