- Keratokonus - Ein Informationsschfirt für Interessierte und Betroffene
- Hornhautbehandlung - Broschüre
- Keratokonus - Früherkennung und Crosslinking
- wikipedia.org - über die Hornhaut auf Wikipedia
- über die Krankheit auf Englisch
Was ist Keratokonus und was sind seine Symptome? + Diagnose und Behandlung
Keratokonus ist eine degenerative Erkrankung der Hornhaut. Es ist nicht klar, warum sie entsteht. Eine frühzeitige Diagnose und Behandlung sind wichtig, eine vollständige Heilung ist jedoch nicht möglich.
Die häufigsten Symptome
- Augenschmerzen
- Doppeltsehen
- Augenreizung
- Druck im Auge
- Schneiden des Auges
- Verschwommenes Sehen
- Verschlechterung des Sehvermögens
Merkmale
Keratokonus ist eine nicht infektiöse degenerative Erkrankung der Hornhaut. Die Hornhaut wölbt sich asymmetrisch und konisch, was zu Sehstörungen bis hin zur Erblindung führt.
In den meisten Fällen wird diese Krankheit mit Myopie oder Astigmatismus verwechselt. Denn am Anfang hat er die gleichen Symptome. Sie kann sich über viele Jahre völlig unbemerkt entwickeln, was die anschließende Behandlung verschlechtert.
Keratokonus betrifft am häufigsten die Hornhaut beider Augen, in bis zu 85% der Fälle.
Als Ursache wird eine angeborene Minderwertigkeit des Hornhautgewebes genannt, deren genaue Ursache noch nicht geklärt ist. Es wird eine genetische und teilweise erbliche Grundlage angenommen.
Sie tritt häufig zusammen mit anderen Erkrankungen auf, wie Allergien, Neurodermitis, Down-, Turner- oder Marfan-Syndrom.
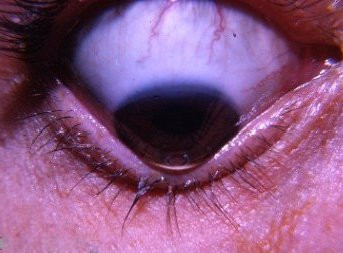
Übermäßiges Reiben bei Kindern erhöht auch das Entwicklungsrisiko. Sie tritt gerade im Kindesalter und Pubertät im Alter zwischen dem 10. und 20 Lebensjahr auf. Je früher er beginnt, desto schneller kommt er voran - er macht Fortschritte. Nach dem 40. Lebensjahr sind die Fortschritte insgesamt bescheidener.
Die Krankheit ist selten und betrifft etwa 1 von 1.500 Personen.
Sie wird häufiger bei jungen Männern diagnostiziert.
Daher wird esie oft als eine Krankheit junger Menschen bezeichnet.
Die Hornhaut ist ein wichtiger Bestandteil des optischen Systems des Auges. Wenn es gestört ist, tritt eine Sehbehinderung auf. Es hat eine regelmäßig gewölbte, gewölbte Form, während der Keratokonus seine asymmetrische konische Wölbung und Ausdünnung der Dicke bewirkt.
Das Sehvermögen verschlechtert sich während des Keratokonus allmählich und die Störung wird sehr schlecht korrigiert. Im schlimmsten Fall kommt es zu verschwommenem Sehen, Schwellung und einem Riss in der Hornhaut. In diesem Fall ist die einzige Lösung eine Hornhauttransplantation.
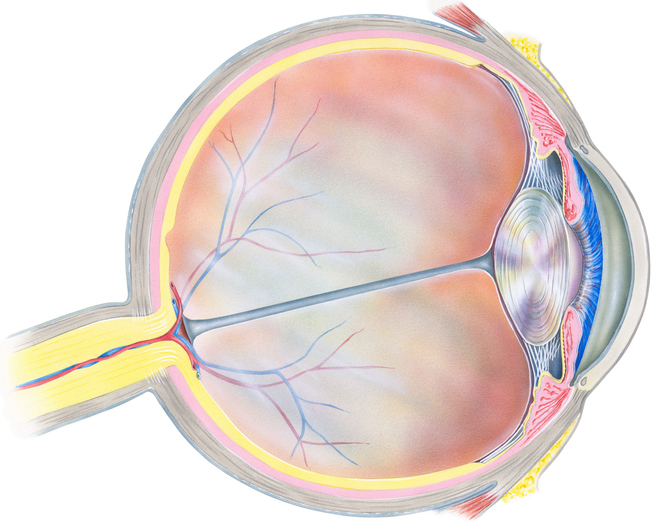
Was ist die Hornhaut?
Die Hornhaut, fachlich die Cornea (Kornea), formt zusammen mit der Lederhaut bzw. weißen Augenhaut, also der Sklera, die dichte Hülle des Auges. Die Hornhaut hat anders angeordnete Fasern als die Lederhaut, was ihr eine Transparenz gibt.
Die Hornhaut macht etwa 20 % der Augenoberfläche aus.
Es ist somit ein transparentes, wichtiges und erstes Element des optischen Systems des Auges. Seine gesamte optische Leistung beträgt bis zu zwei Drittel, also 43 Dioptrien.
Ein gesundes Auge hat eine optische Stärke von etwa 60 Dioptrien.
Es bildet die erste mechanische sowie chemische Barriere zwischen der Außenwelt und dem Inneren des Auges. Aus Sicht des Auges ist es der am stärksten beanspruchte Teil, der äußeren Einflüssen standhält und der Verletzungsgefahr ausgesetzt ist.
Hornhautstörungen oder -verletzungen verursachen scharfe, stechende Schmerzen im Auge und vermehrtes Tränen.
Im Inneren des Auges ist es von der Kammerflüssigkeit des Auges umgeben, und außen drängt ein Tränenfilm darauf. Weitere Informationen zum Tränenfilm finden Sie im Artikel zum Syndrom des trockenen Auges.
Es enthält keine Gefäße, aber eine Reihe von Nervenenden. Diese verleihen ihm Empfindlichkeit gegenüber Berührung, Temperaturänderungen und chemischen Eigenschaften. Bei Kontakt mit der Hornhaut schließen sich die Augenlider reflexartig.
Die Hornhaut ist nicht einmal einen Millimeter dick. Ihr äußerer Teil (zum Umfang hin) hat eine Dicke von 0,8 und der innere (zur Mitte hin) 0,6 mm. Ihr Durchmesser beträgt 12 mm.
Trotz seiner geringen Breite besteht sie aus fünf Schichten.
5 Hornhautschichten:
- Epithel
- Bowman-Membran
- Stroma
- Descemet-Membran
- Endothel
Die Tabelle beschreibt die 5 Schichten der Hornhaut
| Schicht | Beschreibung |
| Epithel |
|
| Bowman-Membran |
|
| Stroma |
|
| Descemet-Membran |
|
| Endothel |
|
Die Hornhaut enthält keine Blutgefäße. Die Blutversorgung erfolgt durch die Randschicht. Der Rand ist mit Blutgefäßen verwoben und wird als Limbus bezeichnet.
Darüber hinaus werden Nährstoffe über Kammerflüssigkeit und Tränen in die Hornhaut eingebracht.
Die Sauerstoffversorgung wird von der äußeren Umgebung bereitgestellt. Die wichtigste Rolle spielt der Tränenfilm, der die Hornhaut drängt. Seine Qualität ist daher sehr wichtig und das Trockene-Auge-Syndrom ist riskant für das Sehvermögen.
Der Tränenfilm und die Tränen haben zudem eine defensive, reinigende Funktion und verhindern ein Eintrüben und Austrocknen der Hornhaut. Sie beeinflussen auch die optischen Eigenschaften.
Die Hornhaut ist hinsichtlich ihrer optischen Eigenschaften empfindlich gegenüber Verletzungen und degenerativen Veränderungen. Neben Keratokonus kann sie von anderen Problemen betroffen sein, wie zum Beispiel:
- Keratoglobus
- pleuzide marginale Degeneration
- Krokodilhautdegeneration
- Cornea guttata
- Lipidkeratopathie
- zonale Keratopathie
- Epithel- und Bowman-Membran-Dystrophie
- und andere
Keratokonus, Keratoglobus und marginale Pleukidadegeneration sind ektatische Hornhautdegenerationen.
Ursachen
Die genaue Ursache ist bis heute nicht bekannt. Keratokonus ist eine degenerative Erkrankung der Hornhaut und zeichnet sich durch Wölbung, aber auch Verdünnung der Dicke aus, was zu Sehstörungen führt.
Beide Augen sind betroffen, aber asymmetrisch, also noch eines.
Es wird ein familiäres Vorkommen und damit erblich vermutet. Der genetische Faktor spielt eine Rolle.
Es hat sich gezeigt, dass sie in den meisten Fällen zusammen mit allergischen Erkrankungen wie Neurodermitis, Heuschnupfen, aber auch mit Erkrankungen wie Down-, Turner- oder Marfan-Syndrom auftritt.
Auch Zivilisationsfaktoren wie Stress und ein schlechter Lebensstil sollen an dem Ausbruch beteiligt sein. Auch mechanische Belastungen und damit ungeeignetes Tragen von Kontaktlinsen und häufiges Wischen der Augen bei Kindern wirken sich negativ aus.
Symptome
Da der Krankheitsbeginn relativ jung ist, vom 10. bis zum 30. Lebensjahr, beginnen auch die Symptome früh. Als Regel gilt, dass ein frühes Auftreten auch durch ein schnelleres Fortschreiten der Schwierigkeiten, dh Progression, gekennzeichnet ist.
Die ersten Symptome treten meist vom 13. bis 27. Lebensjahr auf.
Die zweite Risikogruppe liegt zwischen 40 und 60 Jahren. In diesem Fall hat sie jedoch keinen so signifikanten Verlauf.
Verschwommenes Sehen ist eines der ersten und häufigsten Symptome. Dies wird in erster Linie durch Dioptrien, also Brillen oder Linsen ausgeglichen.
Dies wird daher sehr oft mit Kurzsichtigkeit oder Astigmatismus verwechselt.
Das ist aber ein Fehler ist, denn das Aufschieben einer angemessenen Behandlung erschwert den Gesamtzustand.
Ein alarmierender Indikator ist, wenn sich das Sehvermögen um eine zylindrische Dioptrie pro Jahr verschlechtert.
Die Manifestation ist daher eine schnellere Verschlechterung des Sehvermögens. Kurzsichtigkeit und Astigmatismus vertiefen sich.
Manifestationen von Keratokonus sind Schwierigkeiten wie:
- Sehschärfebeeinträchtigung
- Verschlimmerung von Kurzsichtigkeit (minus Dioptrien)
- und Astigmatismus (zylindrische Dioptrien)
- schlechte Korrektur der Sehstörung
- schnelle Progression und Verschlechterung sogar um eine Dioptrie pro Jahr
- Deformation des Bildes
- verwischtes, verzerrtes Bild
- Doppelsehen
- Autofahren oder Lesen ist auch ein Problem
- Duplikation, Verdoppelung des beobachteten Objekts
- Reduzierung der Toleranz für das Tragen von Kontaktlinsen
- unnatürliches Neigen des Kopfes zur Seite
- im fortgeschrittenen Stadium - Hornhauttrübung
- und damit eine Verringerung der Transparenz
- bis zum Verlust des Sehvermögens, Erblindung
- Lichtscheu
- Hydrops, Schwellung der Hornhaut
- dies verursacht Schmerzen
Diagnostik
Keratokonus ist eine chronische Krankheit. Die Anamnese ist wichtig, vor allem aber eine spezielle ärztliche Augenuntersuchung.
Zur Augenuntersuchung gehört auch die Beurteilung des Visus, also der Sehleistung, mittels eines Optotyps. Die objektive Refraktion wird mit einem Autorefraktor bewertet. Auch die subjektive Refraktion wird bewertet.
Die Untersuchung des vorderen Augenabschnitts umfasst die Untersuchung der Augenlider, der Bindehaut, des Tränenfilms.
Die Untersuchung erfolgt ebenfalls mit Hilfe einer Spaltlampe. Es wird eine Hornhauttopographie durchgeführt, eine Aufnahme des vorderen Augenabschnitts als Aberrometrie.
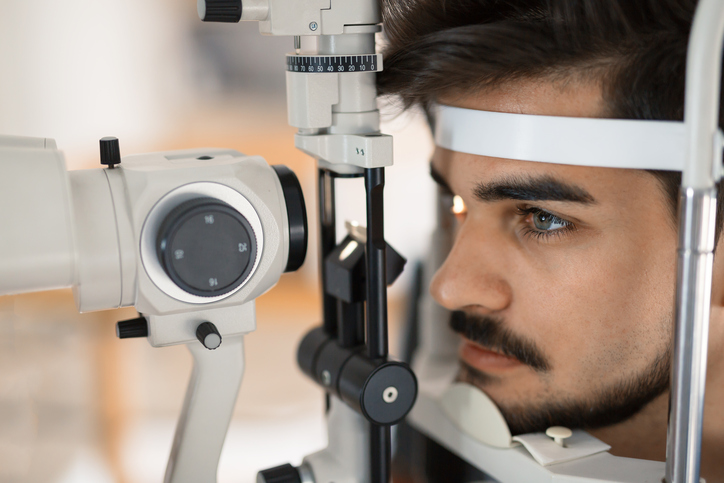
Zu den modernsten Ermittlungsgeräten zählen Galilei, Pentacam und Orbscan.
Die Untersuchung sucht nach Sehzeichen wie:
- Bowman-Schatten - die Ursache sind Hornhautnarben, die Hornhaut wölbt sich allmählich
- Kayser-Fleischer-Kornealring - eine gelbe, braune oder graue Verfärbung der Hornhaut wird beobachtet
- Munson-Zeichen - auch Munsonsches Zeichen
- im fortgeschrittenen Stadium
- von unten betrachtet wölbt sich das Unterlid V-förmig
- Rieger-Axenfeld-Syndrom, wenn der gewölbte Teil der Hornhaut durch einen Verlust der Berührungsempfindlichkeit gekennzeichnet ist
- Vogt-Streifen - Risse in der Descement-Membran
- vernarbender Keratokonus - Narben im Bogenbereich der Hornhaut
- Hydrops oder Schwellung im akuten Stadium
- als Folge eines Risses der Descemet-Membran
- plötzliche Verschlechterung der Sehschärfe
Verlauf
Der Krankheitsverlauf ist lang, also chronisch. Je früherdie Krankheit auftritt, desto schneller schreitet die sie in der Regel voran und die Beschwerden verschlechtern sich.
Die ersten Symptome sind mild und werden oft übersehen. Viele Menschen wissen nicht einmal, dass er Keratokonus hat. Am häufigsten tritt eine verminderte Sehschärfe auf, wenn die Symptome mit Myopie oder Astigmatismus verwechselt werden.
Dies ist eine Komplikation der nachfolgenden und verzögerten Behandlung. Allmählich entwickeln sich die Schwierigkeiten und verursachen eine erhebliche Verschlechterung des Sehvermögens.
Eine versäumte Behandlung kann zu Hornhauttrübung, Ruptur und Erblindung des geschädigten Auges führen.
In den meisten Fällen besteht ein Keratokonus in beiden Augen mit asymmetrischem Verlauf. Einfach gesagt, ein Auge ist stärker betroffen.
Die Krankheit kann mit Hilfe modernster Methoden gelindert, aber noch nicht vollständig geheilt werden.
Behandlung: Keratokonus
Keratokonus und seine Behandlung: Nach Stadium, Korrektur und Operation
Mehr anzeigenSehen Sie sich ein Video zu dieser Krankheit an
Keratokonus wird behandelt von oder durch
Andere Namen
Interessante Quellen
Verwandt










