- ncbi.nlm.nih.gov - Harninkontinenz, Linh N. Tran; Yana Puckett
- ncbi.nlm.nih.g ov - Harninkontinenz bei Frauen, Yoshitaka Aoki, Heidi W. Brown, Linda Brubaker, Jean Nicolas Cornu, J. Oliver Daly, Rufus Cartwright
- ncbi.nlm.nih.gov - Dranginkontinenz, Shami Nandy; Sudha Ranganathan
- pubmed.ncbi.nlm.nih.g ov - Ein Überblick über Harninkontinenz, Alison Bardsley
- sciencedirect.com - Urin-Inkontinenz, Gretchen M.Irwin
- pubmed.ncbi.nlm.nih.g ov - Behandlung von Harninkontinenz, Gemma Nightingale
- solen.sk - Harninkontinenz in der Praxis eines Allgemeinmediziners, MUDr. Ľubomír Lachváč, PhD.
- solen.sk - Harninkontinenz - Diagnose und Behandlung, Marek Vargovčák
- unilabs.sk - MÜNDEINKONTINENZ, Prof. MUDr. JÁN ŠVIHRA, PhD.
- health.gov.sk - Klinischer Standard für die Physiotherapie der überaktiven Blase (OAB ) und Drangharninkontinenz bei Frauen
- health.gov.sk - Klinischer Standard für die Physiotherapie der Stressharninkontinenz bei Frauen
Harninkontinenz: Was ist das und warum tritt sie auf + Arten und Symptome

Inkontinenz ist weltweit eine der am meisten tabuisierten Gesundheitskomplikationen. Aufgrund ihrer hohen Prävalenz sowohl in der weiblichen als auch in der männlichen Bevölkerung stellt sie derzeit ein ernstes wirtschaftliches, soziales und medizinisches Problem dar. Was ist Inkontinenz, wie erkennt man sie und wann ist der richtige Zeitpunkt, einen Arzt aufzusuchen?
Die häufigsten Symptome
- Harnröhrenschmerzen
- Unterbauchschmerzen
- Schmerzen beim Wasserlassen
- Häufiges Wasserlassen
- Häufiges Wasserlassen
- Erhöhte Körpertemperatur
- Eiweiß im Urin
- Hämaturie
- Depression - gedrückte Stimmung
- Fieber
- Assistieren
- Ängste
- Gerötete Haut
- Trüber Urin
Merkmale
Urinverlust kann sowohl Frauen als auch Männer betreffen, ist aber bei Frauen wesentlich häufiger anzutreffen.
Gleichzeitig stellt sie für jeden Patienten ein ernstes soziales und hygienisches Problem dar.
Harninkontinenz wird nicht als eigenständige Krankheit betrachtet, sondern ist ein Symptom, das auf eine funktionelle Erkrankung des unteren Harntrakts hinweist.
Die International Continence Society (ICS) definiert Inkontinenz derzeit als ein Symptom, das auf einen unfreiwilligen Urinverlust hinweist.
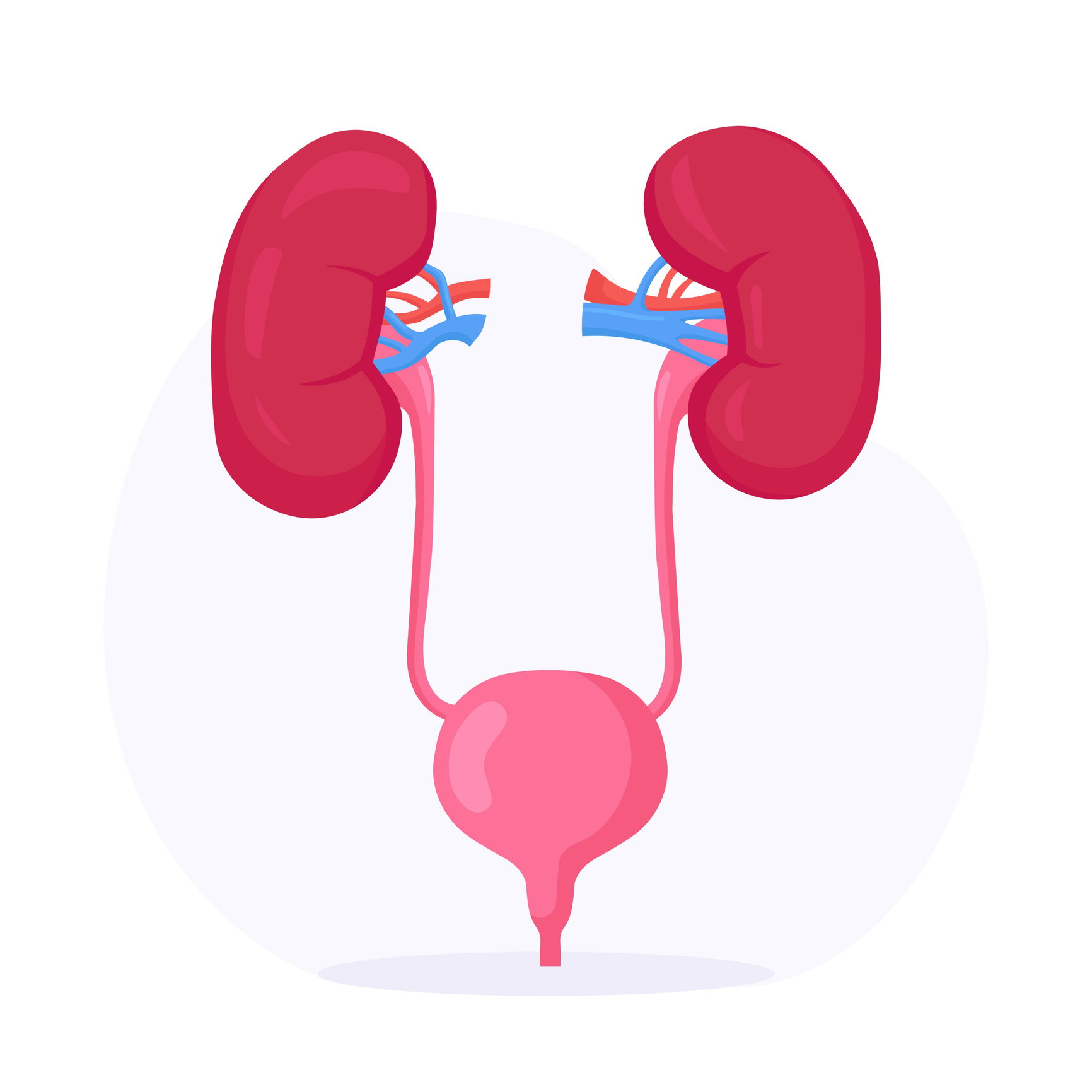
Anatomie des unteren Harntrakts
Um Inkontinenz richtig zu verstehen, ist es wichtig, die Anatomie und Funktion des unteren Harntrakts zu kennen.
Zu den wichtigsten Teilen dieses Systems gehören die Blase, die Harnröhre und die Schließmuskeln.
Die Blasenwand besteht aus einer Muskelschicht und einer inneren Auskleidung. Die dicke Muskelschicht besteht aus glatten Muskeln, die in ein Gewirr von Kollagenfasern eingebettet sind. Sie wird als Detrusor bezeichnet. Die Blasenmuskeln werden nicht durch den Willen des Menschen gesteuert.
Die innere Auskleidung der Blase besteht aus einem Epithel, dem Urothel.
Die Blase ist elastisch, so dass sich der Urin in der Blase ansammeln kann, ohne dass ein erheblicher Druck in der Blase entsteht.
Wenn die Blase leer ist, ist die Wand dick und die Innenauskleidung ausgekleidet. Wenn sich die Blase füllt, ist die Wand dünner und das Innere glatt.
Das Volumen der Blase liegt zwischen 250 und 300 ml. In einigen Fällen kann sich das Innere der Blase jedoch auf bis zu 1500 ml ausdehnen.
Mit zunehmendem Alter nimmt das Fassungsvermögen der Blase ab.
Die normale Anzahl der Harnentleerungen pro Tag wird mit 7-8 angegeben. Beim einmaligen Wasserlassen scheidet der Mensch etwa 250-300 ml Urin aus, wobei diese Menge beim ersten morgendlichen Wasserlassen meist höher ist.
Das erste Gefühl des Harndrangs tritt auf, wenn die Blase mit etwa 200-250 ml gefüllt ist.
Die Blase selbst hat keinen Schließmuskel. Der Schließmuskel der Harnröhre ist dafür zuständig, den Urin in der Blase zu halten, und ist vom Boden der Blase aus mit der Blase verbunden. Der Schließmuskel besteht aus quergestreiften Muskeln und wird durch unseren Willen gesteuert.
Die Elastizität der Harnröhrenschleimhaut, die Fähigkeit der Harnröhrenmuskeln, sich zusammenzuziehen, die Position des Blasenhalses, der Grad der Unterstützung durch das umgebende Gewebe und die Funktion der Nerven im Beckenbereich sind ebenfalls wichtige Faktoren für die Zurückhaltung von Urin.
Der untere Harntrakt erfüllt zwei grundlegende Funktionen:
- Die Speicherung, bei der die Blasenmuskeln entspannt und die Schließmuskeln zusammengezogen sind, so dass sich der Urin in der Blase sammeln kann.
- Die Entleerung, bei der die Schließmuskeln entspannt sind und die Blasenmuskeln sich zusammenziehen, damit der Urin aus der Blase ausgeschieden werden kann.
Diese beiden Funktionen werden vom Nervensystem gesteuert und je nach den Bedürfnissen des Körpers aktiviert.
Ungewollter Urinverlust (Inkontinenz) kann auftreten, wenn die Struktur oder die Funktion einzelner Komponenten des unteren Harntrakts gestört ist.
Zu den Faktoren, die zur Entstehung von Inkontinenz beitragen, gehören:
- Schädigung des Bindegewebes, das die Beckenstrukturen an den Beckenwänden fixiert
- Schädigung der Beckenbodenmuskulatur, die die Harnröhre stützt
- Verminderte Funktion der quergestreiften Muskeln des Harnröhrenschließmuskels
- Veränderungen der Elastizität und der Nervenversorgung des Detrusors
- Veränderungen in der inneren Auskleidung der Blase (Urothelium)
- Veränderungen in der Zusammensetzung des Urins
- Veränderungen im zentralen Nervensystem
Ursachen
Wir unterscheiden:
- Belastungsinkontinenz
- Drang-Inkontinenz
- Gemischte Inkontinenz
- Reflex-Inkontinenz
- Inkontinenz durch Rennen
- Funktionelle Inkontinenz
Die häufigsten Arten der Inkontinenz sind Belastungs-, Drang- und Mischinkontinenz.
Belastungsinkontinenz
Unter Belastungsinkontinenz versteht man den unfreiwilligen Urinverlust bei körperlicher Anstrengung (Laufen, Springen, Heben schwerer Gegenstände) oder bei Situationen wie Lachen, Husten oder Niesen.
Der Hauptgrund für den Urinverlust ist eine Schwächung des Blasenverschlusses.
Bei diesen Aktivitäten entsteht ein erhöhter Druck im Bauchraum. Der durch den Aufprall erzeugte Druck überwindet den Barrieremechanismus des geschwächten Blasenverschlusses, und es kommt zum Urinabgang.
Stressinkontinenz wird sehr oft als Urinverlust aufgrund einer psychischen Veränderung oder eines Gemütszustands missverstanden, es handelt sich jedoch um Urinverlust allein aufgrund von Druck.
Der Verschluss der Blase kann aus zwei Gründen geschwächt sein: durch eine gestörte Funktion des Harnröhrenschließmuskels oder durch eine Hypermobilität der Harnröhre.
Eine gestörte Schließmuskelfunktion kann nach wiederholten Operationen im Beckenbereich (urologisch, gynäkologisch, chirurgisch), nach Verletzungen des Beckens oder der Harnwege, bei Nervenkrankheiten, im fortgeschrittenen Alter sowie bei Auftreten von Tumoren auftreten.
Bei Männern tritt sie sehr häufig nach der operativen Entfernung der Prostata auf.
Eine Hypermobilität der Harnröhre tritt nur bei Frauen auf, und auch nur unter Bedingungen wie Fettleibigkeit, chronischem Husten und Verstopfung, Geburt, Alterung oder Wechseljahren.
Sie hängt mit einer Schwächung des Bindegewebes und der Muskeln im Becken zusammen, die als Stütze für die Harnröhre und die untere Harnblase dienen.
Diese Gewebe sind zum Teil an der Kontraktion der Harnröhre beteiligt. Wenn sie geschwächt sind, können sie nicht mehr ausreichend Halt bieten. Infolgedessen wird die Harnröhre beweglicher und hängt unter Belastung durch.
Durch das Absinken sinkt der Druck, die Harnröhre kann sich nicht mehr zusammenziehen und es tritt Urin aus.
Die Belastungsinkontinenz ist die häufigste Form der Inkontinenz überhaupt und tritt vor allem bei Frauen im mittleren Alter (45-55 Jahre) auf.
Dranginkontinenz
Unter Dranginkontinenz versteht man einen unwillkürlichen Urinverlust, dem ein plötzlicher und starker Harndrang vorausgeht, der nicht unterdrückt werden kann.
Die Ursache für diese Art von Inkontinenz ist das Fehlen eines Mechanismus zur Dämpfung der Kontraktionen der Blasenmuskeln, was zu einer Überaktivität der Blase führt.
Das Problem liegt also ausschließlich in der Blase: Es kann sich entweder um eine Überaktivität des Detrusors, eine schlechte Compliance des Detrusors oder eine Überempfindlichkeit der Blase handeln.
Dranginkontinenz als Symptom ist Teil eines größeren Komplexes von Symptomen, die für eine überaktive Blase charakteristisch sind.
Eine übermäßige und unkontrollierte Blasentätigkeit kann die Folge von Schädigungen des zentralen Nervensystems (Schlaganfall, Rückenmarksverletzung), Multipler Sklerose, Infektionen, Entzündungen oder Tumoren des unteren Harntrakts sein.
Gemischte Inkontinenz
Die gemischte Inkontinenz wird durch eine Kombination aus Belastungs- und Dranginkontinenz verursacht und ist häufiger als die Dranginkontinenz allein.
Andere Arten von Inkontinenz
Reflexinkontinenz ist der ungewollte Abgang von Urin aufgrund von Nervenschäden, Nervenerkrankungen oder angeborenen Anomalien.
Das Ergebnis ist die Unfähigkeit der Blase, Urin zu halten und sich selbst zu entleeren.
Diese Art der Inkontinenz geht mit Harndrang, plötzlichem Urinverlust, häufigem Wasserlassen, unvollständiger Blasenentleerung, Harnwegsinfektionen oder Verlust des Blasenvolumens einher.
Überlaufinkontinenz ist ein Urinverlust, der auf eine gestörte Blasenkontraktion oder eine Blockade des Blasenauslasses zurückzuführen ist.
Dies führt zu einer gestörten Entleerung der Blase und einer Überfüllung. Der Urin tritt häufig oder kontinuierlich aus.
Die Ursache kann eine Nervenschädigung im Beckenbereich (aufgrund einer Erkrankung oder nach einer Operation), eine Prostataerkrankung (Vergrößerung, Tumor), Medikamente, die die unteren Harnwege beeinträchtigen, eine Erkrankung der Harnröhre (Verengung, Tumor) oder ein erhöhter Druck im Beckenbereich sein.
Funktionelle Inkontinenz ist ein Harnverlust, der bei Menschen auftritt, die aufgrund ihres psychischen Zustands, ihrer Bewegungsunfähigkeit oder anderer gesundheitlicher oder umweltbedingter Probleme nicht selbständig die Toilette aufsuchen können.
Diese Patienten haben keine pathologische Ursache für die Inkontinenz, die mit einer Schädigung der Nerven oder der Harnwege zusammenhängt.
Eine seltenere Form der Inkontinenz ist die nächtliche Enuresis, bei der Urinverlust während des Schlafs auftritt. Der Patient nimmt den Urinverlust nicht wahr und wacht in der Regel erst im Laufe der Zeit durch das Gefühl von Nässe auf.
Zu den seltenen Formen der Inkontinenz gehören die posturale Inkontinenz, bei der Urin beim Positionswechsel (Aufstehen, Bücken) austritt, und der Urinabgang beim Geschlechtsverkehr.
In all diesen Fällen handelt es sich um eine urethrale Inkontinenz, d. h. der Urin tritt durch die Harnröhre aus.
Es gibt jedoch auch eine besondere Form der Harninkontinenz, nämlich die extraurethrale Inkontinenz (extra - außerhalb, Harnröhre - Harnröhre).
Dabei handelt es sich nicht um eine Inkontinenz im eigentlichen Sinne, denn sie wird durch eine Funktionsstörung der Harnwege verursacht: Der Urin fließt auf einem pathologischen Weg ab.
Als Beispiel sei der Abfluss von Urin durch die Vagina genannt, der durch einen Riss im Gewebe zwischen Harnröhre und Vagina verursacht wird.
Die Bestimmung der spezifischen Art der Inkontinenz und ihrer Ursache ist entscheidend für die Wahl einer geeigneten und wirksamen Therapie.
Zusätzlich zu den einzelnen Typen gibt es mehrere Inkontinenzgrade, die in der klinischen Praxis zur Beurteilung des Schweregrads der Inkontinenz verwendet werden.
- Grad I - Hierbei handelt es sich um sporadischen, tröpfchenweisen Urinverlust mit einer Häufigkeit von nicht mehr als 2 Mal pro Tag.
- Grad II - Hierbei handelt es sich um häufigen Urinverlust in größeren Mengen, der mehrmals am Tag auftritt.
- Grad III - Hierbei handelt es sich um einen anhaltenden Urinverlust, der mehrmals am Tag und sogar nachts im Liegen auftritt und mit einer Stuhlinkontinenz einhergehen kann.

Prävalenz und Risikofaktoren für Inkontinenz
Von Inkontinenz sind im Allgemeinen mehr Frauen als Männer betroffen. 10-30 % der Frauen leiden an einer Form von Inkontinenz, während die Prävalenz bei Männern unter 10 % liegt.
Mit zunehmendem Alter steigt auch die Inzidenz der Inkontinenz, wobei der Anteil der Frauen mit Belastungsinkontinenz mit zunehmendem Alter abnimmt und der Anteil der Männer und Frauen mit Drang- und Mischinkontinenz zunimmt.
Gleichzeitig berichten Frauen mit Drang- oder Mischinkontinenz über eine schlechtere Lebensqualität als Frauen mit Belastungsharninkontinenz.
Genaue Daten über die Prävalenz der Inkontinenz sind relativ schwer zu erhalten, was vor allem daran liegt, dass dieses Gesundheitsproblem in der Natur der Sache liegt und die betroffenen Patienten es nicht zugeben.
Tabellarische Übersicht über die Zahlen zur Inkontinenz
|
|
|
|
|
|
|
|
|
An der Entstehung der Harninkontinenz ist eine ganze Reihe von Faktoren beteiligt.
Zu den wichtigsten und am besten untersuchten Faktoren, die wir als Risikofaktoren für die Entwicklung dieses Problems betrachten, gehören:
- zunehmendes Alter
- Harninkontinenz betrifft häufiger Frauen
- familiäre Veranlagung
- weiße Ethnie
- Schwangerschaft
- Geburt, Geburtsmethode und Anzahl der Geburten
- Menopause
- Infektionen des Harntrakts
- Beckenbodenerkrankung (Beckenorganprolaps)
- Operationen im Beckenbereich, die zu einer Schädigung der Beckenbodenstrukturen geführt haben können
- Erkrankungen der Bronchien und der Lunge (ein häufiges Symptom ist Husten, der den Druck im Bauchraum erhöht)
- Erkrankungen des Nervensystems, die das Rückenmark betreffen (z. B. Schlaganfall, Multiple Sklerose, Morbus Parkinson)
- Übergewicht oder Adipositas (höheres Gewicht erhöht den Druck im Bauchraum, was zu einer Belastung und Schwächung der Beckenbodenstrukturen führt)
- Diabetes
- chronische Verstopfung
- Prostataerkrankung und Operationen bei Männern
- körperliche Behinderungen, die die Beweglichkeit und Geschicklichkeit einschränken
- Strahlentherapie
- übermäßiger Alkohol- oder Koffeinkonsum
- unzureichende Flüssigkeitsaufnahme, die zu einer hohen Urinkonzentration und Blasenreizung führt
- Rauchen (das Risiko einer Inkontinenz ist bei Rauchern 2,3-mal höher als bei Nichtrauchern)
- z. B. Hormonersatztherapie, bestimmte Medikamente gegen Herzkrankheiten und zur Senkung des Blutdrucks, Medikamente zur Steigerung der Urinproduktion und -ausscheidung, Lithium, starke Schmerzmittel (Opioide), Schlaf- oder Beruhigungsmittel, Antidepressiva
Belastungsharninkontinenz kann während der Schwangerschaft auftreten, insbesondere bei Frauen. 8-85 % der Frauen sind davon betroffen, und bei den meisten Frauen bessert sich die Situation nach der Geburt.
Bei Frauen, die während der Schwangerschaft inkontinent waren, besteht jedoch ein erhöhtes Risiko, dass die Inkontinenz fünf oder mehr Jahre nach der vaginalen Entbindung erneut auftritt (im Vergleich zu Frauen, die während der Schwangerschaft nicht inkontinent waren).
Symptome
Inkontinenz als verstecktes, aber ernstes Problem
Harninkontinenz ist nicht nur ein Gesundheits- und Hygieneproblem, sondern auch in vielerlei Hinsicht ein ernstes Problem.
Harninkontinenz steht in engem Zusammenhang mit der Entwicklung von Hautproblemen. Wenn Urin mit der Haut in Berührung kommt, insbesondere bei längerem oder wiederholtem Kontakt, wird die Haut geschädigt.
Typische Symptome einer Schädigung sind Rötung, Reizung, Kneifen, Schmerzen, das Auftreten von Ausschlägen oder Hautinfektionen an der Kontaktstelle.
Darüber hinaus wirkt sich die Inkontinenz negativ auf die Psyche, das Selbstwertgefühl und die soziale Stellung des Patienten aus. Die Patienten schämen sich, schämen sich, sind verschlossen und weigern sich, Inkontinenz als Problem zu akzeptieren. Dies führt dazu, dass sie erst spät oder gar nicht medizinische Hilfe in Anspruch nehmen.
Patienten, die von Inkontinenz betroffen sind, leiden deutlich häufiger an Depressionen und sozialer Isolation. Sie meiden gesellschaftliche Veranstaltungen, Reisen, körperliche Aktivitäten und sogar alltägliche Tätigkeiten.
Auch der sexuelle Aspekt des Lebens der Patienten wird erheblich beeinträchtigt.
Obwohl Harninkontinenz nicht lebensbedrohlich ist, wird die Lebensqualität erheblich beeinträchtigt und gestört.
Inkontinenz ist sogar ein wirtschaftliches Problem.
Obwohl die Zahl der Inkontinenzfälle relativ hoch ist und stetig zunimmt, sind das Problembewusstsein und die Inanspruchnahme professioneller Hilfe noch weit entfernt.
Inkontinenz ist einfach immer noch ein Tabuthema.
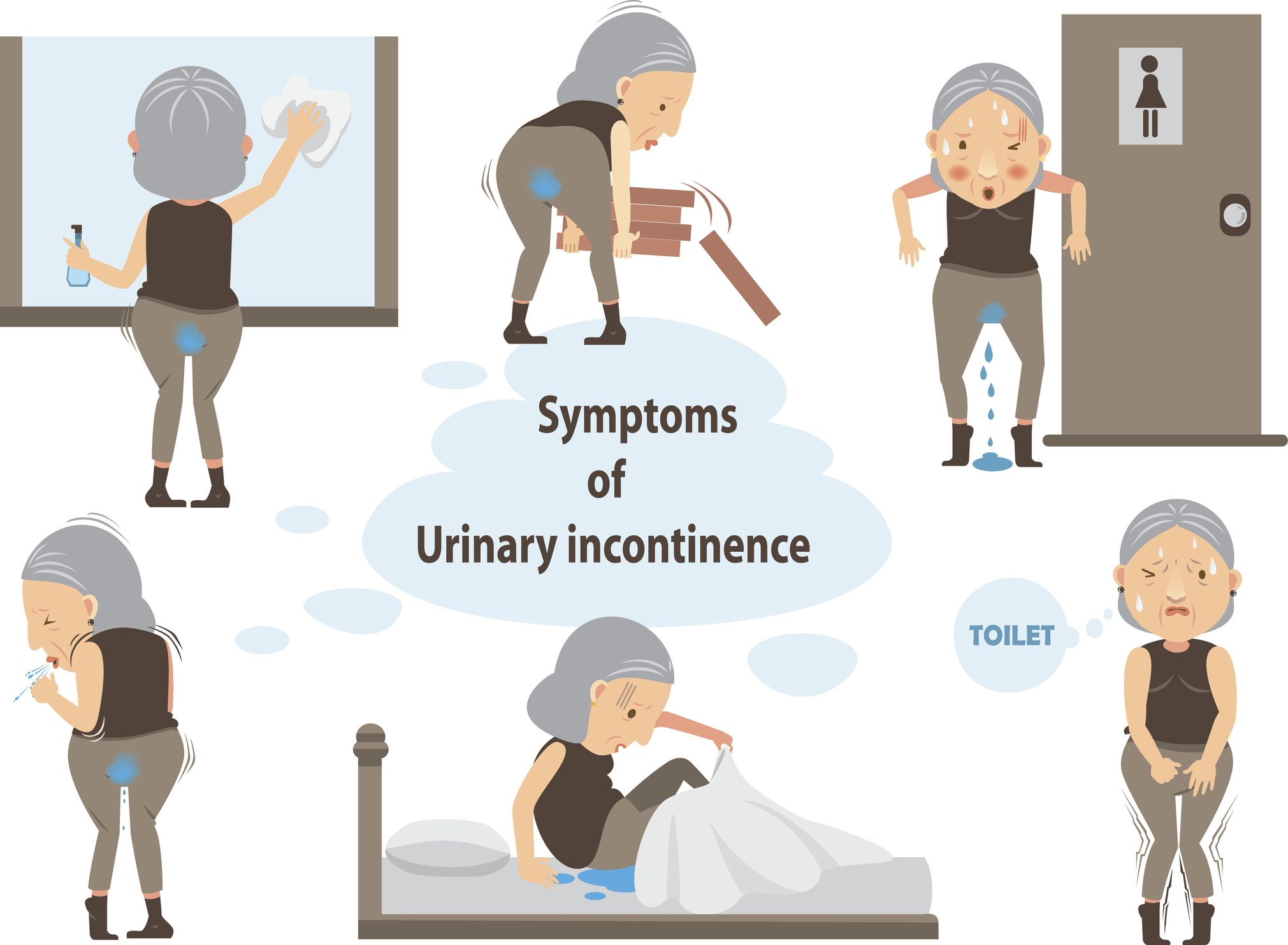
Was sind die Symptome der Harninkontinenz?
Es ist wichtig zu verstehen, dass Inkontinenz selbst ein Symptom ist, ein vorübergehendes oder dauerhaftes Symptom, das auf eine Veränderung oder ein gesundheitliches Problem hinweist.
Das Symptom Harnverlust kann unterschiedlicher Natur sein: Es gibt Unterschiede in der Menge des ausgetretenen Urins (tröpfchenweise oder in Strömen), in der Häufigkeit des Harnverlusts (einmal am Tag oder mehrmals am Tag, möglicherweise nachts) oder in der Situation oder den Bedingungen, unter denen der Harnverlust auftritt.
Die Art des Auslaufens ist dann ein Hinweis auf die spezifische Art der Inkontinenz.
Sie kann daher eng mit der Inkontinenz verbunden sein:
- Urinverlust bei normalen Aktivitäten oder beim Sport
- Plötzlicher und unkontrollierbarer Harndrang
- Häufiges Wasserlassen
- Urinabgang ohne vorheriges Gefühl, Drang oder Anreiz
- Häufiges Aufwachen in der Nacht aufgrund von Harndrang
- Bettnässen in der Nacht
- Schmerzen im Unterleib (insbesondere bei Erkrankungen oder Infektionen im Bereich des Beckenbodens)
Diagnostik
Das Vorhandensein von Urinverlust allein kann nicht immer als relevante Grundlage für die Feststellung der Art und Ursache der Inkontinenz herangezogen werden.
Zusätzlich werden auch andere Aspekte wie das Vorhandensein von Faktoren, die die Inkontinenz verschlimmern, oder die Gesamtauswirkungen auf die Lebensqualität des Patienten beurteilt.
Der Hausarzt ist die erste Anlaufstelle für Patienten mit Inkontinenz und hat in erster Linie die Aufgabe, die von Inkontinenz betroffenen Patienten zu identifizieren und eine Basisuntersuchung durchzuführen.
Ziel der Basisuntersuchung ist es, zu bestätigen, dass der Patient ein Leckageproblem hat, die Ursachen der Leckage zu definieren, die spezifische Art der Inkontinenz zu bestimmen und gegebenenfalls eine erste Behandlung einzuleiten.
Wenn weitere Untersuchungen erforderlich sind, kann der Patient an einen Facharzt überwiesen werden, der bereits über eine spezialisierte Untersuchung des betreffenden Patienten verfügt. Dies ist meist ein Urologe, Urogynäkologe oder Neurologe.
Bei den meisten Patienten lassen sich Art und Ursache der Inkontinenz durch eine diagnostische Standarduntersuchung feststellen, die aus folgenden Schritten besteht:
- Klinische Untersuchung
- Messung des Restharns
- Laboruntersuchung des Urins
Klinische Untersuchung
Der erste und wichtigste Schritt im diagnostischen Prozess ist die klinische Untersuchung.
Sie beginnt mit der Anamnese, d. h. der Erhebung von Informationen über den aktuellen und früheren Gesundheitszustand des Patienten, einschließlich des Vorhandenseins von Nervenerkrankungen und Erkrankungen des Urogenitalsystems.
Sie gibt Aufschluss über die vom Patienten empfundenen Symptome (Art, Dauer, Häufigkeit des Auftretens, Menge des ausgetretenen Urins, ggf. Verwendung von Schutzausrüstung), die Umstände des Harnverlusts (wann und bei welchen Aktivitäten der Harnverlust auftritt) sowie den Grad der Beeinträchtigung der Lebensqualität des Patienten.
In diesem Schritt werden auch die Risikofaktoren bewertet, die die Entwicklung oder Verschlimmerung der Inkontinenz beeinflussen. Der Arzt macht sich mit allen Medikamenten vertraut, die der Patient eingenommen hat oder derzeit einnimmt.
Die Erhebung der Krankengeschichte des Patienten hilft, das Problem des Harnverlusts genauer zu definieren, und ist ein Vorläufer für die Wahl der am besten geeigneten Behandlungsoption.
Eine Möglichkeit, Informationen vom Patienten zu erhalten und gleichzeitig diese Informationen sachdienlich zu verarbeiten und auszuwerten, ist die Verwendung von Fragebögen.
In diesem Zusammenhang wird seit mehreren Jahren eine Kurzversion des von der International Consultation on Incontinence (ICIQ) validierten Fragebogens eingesetzt.
Er enthält Fragen, die auf die Häufigkeit und Menge des Urinverlusts abzielen, aber auch darauf, inwieweit dieser die Lebensqualität des Patienten beeinträchtigt.
Tabelle: International Consultation on Incontinence Questionnaire
| Wie oft verlieren Sie Urin? | |||||||||||
| Nie (0) | Etwa einmal pro Tag (3) | ||||||||||
| etwa einmal pro Woche oder seltener (1) | viele Male am Tag (4) | ||||||||||
| 2 oder 3 Mal pro Woche (2) | ständig (5) | ||||||||||
| Wir würden gerne wissen, wie viel Urin Sie Ihrer Meinung nach verlieren. Wie viel Urin verlieren Sie normalerweise (unabhängig davon, ob Sie einen Schutz tragen oder nicht)? | |||||||||||
| Keine (0) | mittlere Menge (4) | ||||||||||
| geringe Menge (2) | große Menge (6) | ||||||||||
| Wie sehr beeinträchtigt der Urinverlust insgesamt Ihr tägliches Leben? Bitte kreuzen Sie eine Zahl zwischen 0 (überhaupt nicht) und 10 (sehr stark) an. | |||||||||||
| 0 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | |
Eine Gesamtpunktzahl von 0-7 entspricht dem Stadium 1, eine Punktzahl von 8-14 entspricht dem Stadium 2 und eine Punktzahl von 15-21 entspricht dem Stadium 3 der Inkontinenz.
Die anamnestische Untersuchung sollte durch ein Miktions-Tagebuch ergänzt werden.
Miktion = Wasserlassen.
Dabei handelt es sich um eine detaillierte schriftliche Aufzeichnung, in der der Patient den Zeitpunkt und die Menge jedes Urinierens sowie jede Episode von Harndrang oder Urinverlust über einen Zeitraum von 24 Stunden festhält.
Anhand des Miktionstagebuchs beurteilt der Arzt die Anzahl und den Zeitpunkt des Urinierens, die Urinmenge und die Anzahl der Harnverluste, was ihm bei der Diagnosestellung sehr hilft.
Nach der Anamnese folgt die körperliche Untersuchung, bei der zunächst das allgemeine Erscheinungsbild des Patienten, d. h. der geistige Zustand, die Mobilität, die Hygiene oder der Body-Mass-Index beurteilt werden.
Danach folgen mehrere weitere körperliche Untersuchungen:
- Untersuchung des Bauchraums durch Abtasten, um Anomalien in der Bauchhöhle festzustellen.
- Vaginaluntersuchung bei Frauen, bei der vor allem der Scheideneingang, die Scheidenwand und die Harnröhre untersucht werden
- Untersuchung zur Feststellung eines Beckenorganprolapses
- Valsalva-Manöver
- Rektale Untersuchung der Prostata bei Männern
- Es wird eine Schwellung festgestellt, die mit häufigem nächtlichen Wasserlassen oder nächtlichem Urinverlust zusammenhängen kann
- Neurologische Untersuchung zur Beurteilung der Sensibilität und Spannung des Analsphinkters.
Darüber hinaus werden im Rahmen der klinischen Untersuchung Inkontinenztests - Marshall-Test und Pad-Test - durchgeführt.
Der Marshall-Test ist ein Stresstest, bei dem der Urinverlust und die Intensität des Urinverlusts bei absichtlichem Husten direkt beobachtet werden. Er wird in Rückenlage oder im Stehen und bei voller Blase, aber nicht bei starkem Harndrang durchgeführt.
Beim Tampon-Test werden Inkontinenzschutzmittel - Tampons oder Windeln - gewogen.
Zu Beginn des Tests wird das jeweilige Inkontinenzprodukt gewogen.
Der Patient trinkt in den nächsten 15 Minuten 500 ml Flüssigkeit und führt 45 Minuten lang Standardübungen oder -aktivitäten aus (Gehen, Laufen an Ort und Stelle, Treppensteigen, Husten, Aufstehen aus einer sitzenden Position, Heben von Gegenständen usw.).
Das Inkontinenzhilfsmittel wird erneut gewogen. Eine Gewichtszunahme von mehr als 2 g (etwa 2 ml Urin) gilt als positiver Befund. Eine Gewichtszunahme von bis zu 10 g deutet auf eine Inkontinenz ersten Grades hin, bis zu 20 g auf eine Inkontinenz zweiten Grades und mehr als 20 g auf eine Inkontinenz dritten Grades.
Der Einlagetest ermöglicht eine objektive Beurteilung der Menge des Urinverlusts, da die eigene Einschätzung des Patienten ungenau sein kann.
Messung des Restharns
Bei dieser Methode wird die Urinmenge bestimmt, die unmittelbar nach dem Wasserlassen in der Blase verbleibt, der so genannte Restharn.
Ziel ist es, den Grad der Blasenentleerung zu beurteilen. Die Restharnmenge wird mittels Ultraschall, Scanner oder Katheter überwacht und gemessen.
Eine unzureichende Blasenentleerung ist definiert als eine Restharnmenge von mehr als 100 ml, was etwa einem Drittel des Blasenvolumens entspricht.
Laboruntersuchung des Urins
Mit Hilfe von Laboruntersuchungen des Urins werden verschiedene Parameter wie der pH-Wert des Urins, das Vorhandensein von Eiweiß und Glukose, das Vorhandensein von Blut oder das spezifische Gewicht bestimmt.
Die Urinanalyse wird empfohlen, um neben der Beurteilung der Harninkontinenz auch andere damit zusammenhängende Erkrankungen festzustellen - Infektionen, Nierenerkrankungen, Diabetes oder Tumore.

Nach Durchführung dieser diagnostischen Tests wird in der Regel mit der Behandlung der Inkontinenz begonnen. Die Behandlung beginnt bei Patienten, die keine anderen medizinischen Probleme haben und bei denen keine weiteren Tests erforderlich sind.
Dies sind zum Beispiel Patienten, bei denen eine Belastungs-, Drang- oder Mischinkontinenz diagnostiziert wurde. In diesem Fall handelt es sich um unkomplizierte Formen der Inkontinenz.
Bei Patienten, bei denen eine Erstbehandlung nicht möglich ist oder die Erstbehandlung nicht wirksam ist, werden weitere spezialisierte Untersuchungen durchgeführt.
Der Grund dafür, dass mit der Behandlung nicht begonnen werden kann, ist das Vorhandensein eines oder mehrerer komplizierender Faktoren. Man spricht daher von komplizierten Formen der Inkontinenz.
Zu diesen komplizierenden Faktoren gehören:
- Schmerzen
- Vorhandensein von Blut im Urin
- Wiederkehrende Harnwegsinfektionen
- Erheblicher Beckenorganprolaps
- Chirurgische Eingriffe im Bereich des Beckens
- Frühere Operationen wegen Harninkontinenz
- Neurologische Erkrankungen.
Zu den spezialisierten Untersuchungen gehören die Zystometrie (zur Bestimmung der Blasenkapazität, der Blasenmuskelfunktion, der Druckveränderungen in der Blase usw.), die Untersuchung der Harnröhre, die Überwachung der Beckenbodenmuskulatur oder spezielle urodynamische Tests, die in der Praxis eingesetzt werden.
Verlauf
Anfänglich kann es zu einem sehr seltenen und geringen Urinverlust kommen, der vom Patienten nicht bemerkt wird.
Nach und nach nehmen Häufigkeit und Menge des Urinverlusts in der Regel zu, insbesondere wenn die Ursache der Inkontinenz nicht angegangen und keine Behandlung eingeleitet wird.
Inkontinenz sollte als ein Signal gesehen werden, nach der Ursache und einem anderen Problem im Körper zu suchen.
Es ist auch wichtig, zwischen vorübergehender und dauerhafter Inkontinenz zu unterscheiden.
Inkontinenz als vorübergehendes Problem kann bei Harn- und Scheideninfektionen, Verstopfung, in der Schwangerschaft, bei der Einnahme bestimmter Medikamente oder Nahrungsmittel und Getränke auftreten.
Zu nennen sind hier Alkohol, Koffein, künstliche Süßstoffe, übermäßig scharfe oder würzige Speisen, hohe Dosen von Vitamin C usw.
Sobald der auslösende Faktor beseitigt ist, klingt die vorübergehende Inkontinenz in der Regel wieder ab.
Ein anderer Fall ist die permanente Inkontinenz, bei der der Urinverlust durch eine physiologische Veränderung oder ein medizinisches Problem verursacht wird und die lange anhält.
Wann ist es wichtig, einen Arzt aufzusuchen?
Obwohl die Diskussion über Inkontinenz für die meisten Betroffenen unangenehm ist, ist es wichtig, darüber zu sprechen.
Und zwar vor allem dann, wenn Urin austritt:
- Sie beeinträchtigen die Lebensqualität des Patienten
- die täglichen Aktivitäten und sozialen Kontakte des Patienten einschränken
- ein Risiko für Stürze und andere Verletzungen besteht, wenn der Patient plötzlich auf die Toilette muss, was besonders für ältere Patienten relevant ist
- auf ein anderes, ernsteres Gesundheitsproblem hinweisen
- Wie bei anderen Gesundheitsproblemen kann auch bei der Harninkontinenz die Prävention eine wichtige Rolle spielen
Obwohl einige Arten von Inkontinenz nicht verhindert werden können, gibt es verschiedene Ansätze, die das Risiko der Entwicklung einer Inkontinenz verringern können.
Dazu gehören die Beibehaltung eines angemessenen Körpergewichts, die Einschränkung des Rauchens, die Stärkung und das Training der Beckenbodenstrukturen, die Vermeidung von Nahrungsmitteln und Getränken, die unerwünschten Urinverlust auslösen, die Vermeidung von Harnwegsinfektionen oder Verstopfung sowie regelmäßige ärztliche Untersuchungen (insbesondere bei Risikopatienten).
Behandlung: Inkontinenz - Auslaufen von Urin
Behandlung von Harninkontinenz: Welche Medikamente helfen? + andere Möglichkeiten
Mehr anzeigenInkontinenz - Auslaufen von Urin wird behandelt von oder durch
Andere Namen
Interessante Quellen