- Artikel über die Krankheit auf Wikipedia
- Chronisch obstruktive bronchopulmonale Erkrankung
- Was macht die COPD-Forschung?
- Patientenleitlinie
- Neue GOLD-Empfehlungen
- Diagnostische Möglichkeiten in der Pneumologie
- Lungeninformationsdienst
- Zu Hause leben trotz chronischer Atemwegserkrankung
- Respiratorische Insuffizienz
Chronisch obstruktive Lungenerkrankung: Warum entsteht sie und bei wem?
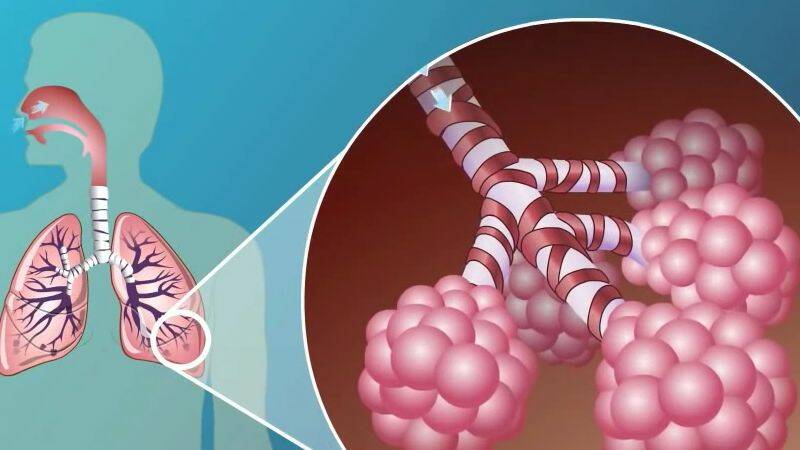
Chronisch obstruktive Lungenerkrankung ist eine Erkrankung des Lungengewebes. Verschiedene Auslöser, meistens Zigarettenrauch, sind an ihrer Entstehung beteiligt. Die Krankheit entwickelt sich über einen langen Zeitraum, wobei Lungenschäden dauerhaft sind und haben eine Tendenz zum Fortschreiten. Sie kann nicht geheilt werden, die Behandlung ist nur unterstützend.
Die häufigsten Symptome
- Malaise
- Brustschmerzen
- Heisere Stimme
- Kurzatmigkeit
- Depression - gedrückte Stimmung
- Blaues Leder
- Schwitzen
- Hypotonie
- Anschwellen der Gliedmaßen
- Störungen des Bewusstseins
- Ausdünnung der Knochen
- Verlangsamter Herzschlag
- Trockener Husten
- Ermüdung
- Ängste
- Feuchter Husten
- Abhusten von Schleim
- Hoher Blutdruck
- Erhöhte Herzfrequenz
Merkmale
Chronisch obstruktive Lungenerkrankung (COPD) ist eine schwerwiegende chronische Bronchial- und Lungenerkrankung, die sich aus der Einwirkung verschiedener äußerer Beleidigungen auf das Lungengewebe in Kombination mit internen Faktoren ergibt.
Infolgedessen verursachen sie irreversible (nicht umkehrbare) Schäden, die zu einer dauerhaften Verstopfung der Bronchien und Lungen führen und beim erneuten Einatmen von Schadstoffen zu einer erhöhten Entzündungsreaktion der Atemwege führen.
Die daraus resultierende Obstruktion verschlechtert die Atmung - Lungenbeatmung, der Patient atmet mühsam, keucht, hustet, während er die zusätzlichen Atemmuskeln beansprucht. Wenn der Zustand lange anhält, sind diese Kompensationsmechanismen nicht ausreichend, versagen und es kommt zu einer pathologischen Erweiterung der Atemwege.
COPD ist eine Kombination aus zwei Krankheiten
COPD ist im Grunde eine Kombination von zwei Krankheiten, die jeweils in einem bestimmten Kontext auftreten. sie folgen einander und entwickeln sich.
Chronische Bronchitis tritt als erste als direkte Folge einer Atemwegsobstruktion auf.
Das Prinzip besteht in der Ablagerung von Schadstoffen in den Lungenpartitionen, in der Verengung des Atemraums und in der Reduzierung des Lungenvolumens.
Sie äußert sich in Atemnot, Husten und Pfeifgeräuschen beim Atmen.
Wenn der negative Faktor bestehen bleibt und die Krankheit nicht behandelt wird, schreitet der Zustand fort. Das Fortschreiten des Zustands und die Beteiligung von Kompensationsmechanismen, in diesem Fall der zusätzlichen Atemmuskulatur, führt zum erhöhten Vorkommen von Luft oder Gas im Gewebe - Emphysem.
Abhängig von der Art der eingeatmeten Schadstoffe wird der Zustand häufig durch Lungenkrebs kompliziert.
Im schlimmsten Fall treten Ateminsuffizienz (Atemversagen) und Tod des Patienten auf.
Ursachen
Obwohl das Rauchen und damit die im inhalierten Zigarettenrauch enthaltenen Toxine die häufigste Ursache für COPD sind, ist es bei weitem nicht der einzige Faktor.
TIPP:
Rauchen und seine Auswirkungen auf die Gesundheit. Wo hat alles angefangen?
Warum entsteht COPD?
Diese Krankheit wird hauptsächlich durch exogene, aber auch endogene Faktoren verursacht, sie kann auch eine Kombination davon sein.
Der Patient selbst (Rauchen, staubige häusliche Umgebung), die Gesellschaft als solche (verschmutzte Umgebung, Abgase und Emissionen) oder die gefährliche Arbeitsumgebung (chemische Dämpfe) sind für das Einatmen unerwünschter Gase verantwortlich. Dies sind alles exogene Faktoren.
Wir betrachten genetische Einflüsse, also die Vererbung, als endogene Faktoren, und es wurde kürzlich festgestellt, dass ernährungsbedingte Einflüsse auch für die Entwicklung obstruktiver Krankheiten verantwortlich sind.
Tabelle mit den häufigsten COPD-Risikofaktoren:
| Externe (exogene) Risikofaktoren | Interne (endogene) Risikofaktoren |
|
|
Anorganische Partikel
Inhalative Schadstoffe umfassen daher anorganische Partikel. Wir schließen alle umweltschädlichen und schädlichen Substanzen in diese Gruppe ein, die keinen organischen (lebenden) Ursprung haben.
Dazu gehören verschiedene Elemente und Metalle, in die ihre Dämpfe beispielsweise während ihrer Verarbeitung eingeatmet werden.
Meistens sind Arbeitnehmer ihnen ausgesetzt, die regelmäßig und lange mit ihnen in Kontakt kommen.
Es ist eine breite Palette von Elementen. Dazu gehören Blei, Quecksilber, Vanadium, schädliche Gase wie Stiban, Arsen, Phosgen, Chlor, Cyanwasserstoff, Sulfan, Ammoniak, Oxide und Schwefelverbindungen, Anilin, Phenole, Ameisensäure, Naphthalin, Benzol usw.
Andere ätzende Gase sind ebenfalls gefährlich, und selbst Bauarbeiter, die mit Zement arbeiten, sind gefährdet.
In der heutigen modernen Zeit wird die Aufmerksamkeit zunehmend auf das hohe Risiko der Verwendung fester Brennstoffe im Haushalt und die unzureichende Belüftung gerichtet. Dies führt zu einem ständigen Einatmen von Schadstoffen und einem höheren Risiko, an COPD zu erkranken.
Kleiner Fakt am Rande:
Die häufigste Ursache für COPD ist Zigarettenrauch, der mehrere schädliche Substanzen enthält.Es wurde gezeigt, dass diese gesundheitsschädlich sind und eine Reihe von Krankheiten verursachen, einschließlich obstruktiver Lungenerkrankungen.Beispiele sind Nikotin, andere Alkaloide, Teer, Kohlenmonoxid, Stickoxid, Cyanwasserstoff, Formaldehyd, Arsen, Nickel, Cadmium, Benzol, Polonium, Radon und andere.In Zigaretten eingeatmete Substanzen enthalten radioaktive, krebserzeugende (krebserzeugende), mutagene (Substanz, die Genmutationen verursacht) und teratogene (fetalschädigende) Substanzen.
Organische Partikel
Bakterien, Viren, Sporen, Pilze sind organische Krankheitserreger, die auch vom Menschen eingeatmet werden können. Da diese Mikroorganismen überall um uns herum sind, ist das Infektionsrisiko konstant.
Sie verursachen nicht nur Infektionen verschiedener Organe und Systeme, sondern verursachen auch durch wiederholtes oder regelmäßiges Einatmen ein erneutes Auftreten der Krankheit.
Diese wiederkehrenden Infektionen werden durch verschiedene Faktoren verursacht, wie z. B. geschwächte Immunität, andere damit verbundene Krankheiten, schlechte soziale Bedingungen (Kälte, Feuchtigkeit, Schmutz) oder eine Umgebung, in der ein verstärkter Kontakt mit anderen Menschen (Schule, Arbeit) besteht.
Wie bei anderen Organen schädigen diese Mikroorganismen und wiederkehrenden Entzündungen sie in gewissem Maße in der Lunge. Der Grad der Schädigung des Lungengewebes kann für jedes Individuum individuell sein, und daher ist auch seine Anfälligkeit für COPD individuell.
Genetik
Es wurde gezeigt, dass die Genetik an der Entwicklung der COPD beteiligt ist. Es wird durch α1-Antitrypsin-Mangel (AAT) verursacht.
Ein α1-Antitrypsin-Wert von weniger als 10% des Normalwerts (0,78 g bis 2 g) weist darauf hin, dass bei einem Patienten mit COPD ein Risiko für ein früheres Lungenemphysem besteht.
Wenn ein solcher Patient gleichzeitig mehreren pathologischen Beschwerden ausgesetzt ist, ist es wahrscheinlicher, dass er eine chronisch obstruktive Lungenerkrankung entwickelt oder einen viel schwereren Grad aufweist.
Symptome
Chronisch obstruktive Lungenerkrankungen entwickeln sich seit Jahren nur langsam. Daher manifestiert sich die Krankheit am Anfang nicht und der Patient scheint gesund zu sein.
Die anfänglichen Veränderungen in der Lunge sind nicht schwerwiegend genug, um sich bekannt zu machen, was ihr weiteres Fortschreiten erleichtert.
Sie zwingen den Patienten nicht, die ersten Symptome der Krankheit zu erkennen, da sie häufig dem Alter zugeschrieben werden. Es ist zum Beispiel eine geringere körperliche Leistungsfähigkeit oder Kurzatmigkeit mit mehr körperlicher Aktivität. Der Kranke kann mit normale Aktivitäten ohne Probleme umgehen.
Eine deutlich reduzierte körperliche Aktivität bei gleichzeitig erhöhter Atemnot und Hustenreizung oder Krampfanfall ist jedoch bereits zu beachten. Patienten suchen normalerweise einen Arzt auf, wenn sie diese Symptome bemerken.
Der Zustand eskaliert, bis nach einem Minimum an Anstrengung ernsthafte Atemprobleme auftreten. Dies verschlechtert sich tendenziell bei anhaltender Exposition gegenüber exogenen Beleidigungen (z. B. Rauchen), bei häufigen Infektionen der Atemwege oder in horizontaler Position, insbesondere nachts.
Das Atmen ist schneller, flacher und deutlich anstrengender. Die Fachbezeichnung ist Tachypnoe oder Schnellatmung.
Bewegung während des Atmens und erhebliche Atemanstrengungen führen zu einem Anstieg des Blutdrucks und einer schnellen Herzfrequenz. Es ist ein Kompensationsmechanismus, der darauf abzielt, Blut und Sauerstoff so schnell wie möglich zu nicht sauerstoffhaltigen Geweben und Organen zu transportieren.
Eine andere typische Manifestation ist ein trockener, reizender Husten. Am Anfang ist es sporadisch und geht später in die Chronizität. Es tritt besonders nachts im Schlaf auf. Mit der Zeit wird es zu einem produktiven Husten, da die Schleimsekretion in der Lunge zunimmt und der Patient hustet mit Schleim.
Der eingeschränkte Atemraum (Spasmus, Schleim) verursacht Pfeifen und Brummen bei Atmung. Das größte Problem ist das Ausatmen, wenn der Patient nur mit großer Anstrengung Luft aus der Lunge ausstößt und dabei ein typisches Pfeifgeräusch erzeugt, das sogenannte exspiratorischer Stridor.
Gleichzeitig ist er gezwungen, die zusätzlichen Atemmuskeln zu aktivieren.
All diese Atembeschwerden führen zu einer Beeinträchtigung der Lungenfunktion und einer Hypoxie, bei der es sich um Sauerstoffmangel im Körper handelt. Es manifestiert sich in Bluthochdruck und Tachykardie, aber später, wenn eine Person nicht mehr in der Lage ist, den Sauerstoffmangel zu kompensieren, kommt es zu einer blauen Verfärbung der Haut und der Schleimhäute (Zyanose, insbesondere der Akralteile), des Blutdrucks und der Herzfrequenz verringern.
Bei Patienten mit COPD gibt es eine sogenannte Hyperinflation der Brust. Ihre Brust ähnelt explizit einem Fass und wird daher auch als Glockenthorax bezeichnet.
Wichtig:
COPD schädigt nicht nur die Lunge selbst!
Sie hat auch systemische Konsequenzen!
Krankheiten anderer Organe sind ebenfalls assoziiert, z.B. Lungenherz - cor pulmonale.
Diagnostik
Die Diagnose einer COPD ist normalerweise nicht schwierig. Der Grund dafür ist, dass die überwiegende Mehrheit der Patienten erst dann einen Arzt aufsucht, wenn sich die Krankheit bereits zu manifestieren beginnt.
Und es ist nicht der gelegentliche Husten, der die Kranken zum Arzt bringt. Sie betreten die Ambulanz mit chronischem und anhaltendem Husten und spürbarer Atemnot, ob nach mehr oder weniger Anstrengung.
Manifestationen der Krankheit und die wichtigsten anamnestischen Daten (Rauchen, riskantes Arbeitsumfeld) führen den Arzt fast immer zur richtigen Diagnose.
Gezielte Untersuchungsmethoden bestätigen nur die vermutete Diagnose einer chronisch obstruktiven Lungenerkrankung.
Spirometrie
Eine spirometrische Untersuchung wird nicht nur zur Diagnose von Lungenerkrankungen verwendet, sondern auch zur Bestimmung ihrer Schwere. Es zeigt uns den Grad der Einschränkung des Luftstroms in den Atemwegen.
Sie ist die Grundlage für die Bestimmung der Schwere der Krankheit, ein wichtiger Indikator für die Überwachung des Krankheitsverlaufs und ein Sprungbrett für die Einrichtung einer nachfolgenden Therapie oder deren Veränderung.
Spirometrische Kriterien werden anhand des in einer Sekunde ausgeatmeten Luftvolumens, des sogenannten Luftvolumens, bestimmt die forcierte (exspiratorische) Einsekundenkapazität (FEV1) und das gesamte Luftvolumen, das während des erzwungenen Ausatmens ausgeatmet wird, die sogenannte forcierte Vitalkapazität (FVC).
Die Auswertung dieser Werte erfolgt nach akuter Bronchodilatation (Vergrößerung der Bronchien), die üblicherweise durch Medikamente (Bronchodilatatoren) induziert wird.
Tabelle mit COPD-Kriterien basierend auf Spirometrie:
| Milde COPD | FEV1/FVC weniger als 0,7 | FEV1 ≥ 80% des Sollwertes |
| Moderate COPD | FEV1/FVC weniger als 0,7 | 50% ≤ FEV1 < 80% des Sollwertes |
| Schwere COPD | FEV1/FVC weniger als 0,7 | 30% ≤ FEV1 < 50% des Sollwertes |
| Sehr schwere COPD | FEV1/FVC weniger als 0,7 | FEV1 < 30% des Sollwertes/Kurzatmigkeit |
Bronchoskopie
Aufgrund seiner Invasivität wird die Bronchoskopie nur in einigen Fällen durchgeführt. Es ist in der Regel bei Patienten nicht nur zur Diagnose, sondern auch zur Entfernung von Schleimpfropfen angezeigt.
Es ist eine invasive endoskopische Untersuchungsmethode, bei der ein Bronchialbaum mit einem Endoskop untersucht wird.
Der Arzt beurteilt visuelle Veränderungen der Bronchialschleimhaut, Veränderungen ihres Lumens (Verengung/Obstruktion) oder die Erkennung von Obstruktionen (Schleimpfropf).
Somit ist diese Methode nicht nur diagnostischer, sondern auch therapeutischer Natur.
Verlauf
Die Krankheit verläuft lange Zeit asymptomatisch. Wir verstehen den Begriff auch langfristig für mehrere Jahre. Der Patient hat nicht nur keine Schwierigkeiten, sondern die pathologischen Veränderungen in seiner Lunge schränken ihn in keiner Weise in seinem Leben ein.
Später tritt ein leichter Husten auf, dem der Patient keine ernsthafte Bedeutung beimisst.
Der Husten verstärkt sich in den nächsten Jahren, bis er chronisch wird. Es ist mit einer erhöhten Sekretion von Schleim in der Lunge verbunden, und sein Auswurf, dh trockener, reizender Husten, wird zu einem produktiven Husten.
Anschließend brechen andere Manifestationen aus, bei denen Kurzatmigkeit im Vordergrund steht. Zuerst macht es sich erst bei größerer körperlicher Aktivität bemerkbar, später tritt es bei der Ausführung normaler Aktivitäten auf, schließlich nach minimaler Anstrengung.
Infolge dieses anhaltenden Atemproblems ist der Körper auch nicht ausreichend mit Sauerstoff versorgt, und daher sind Müdigkeit und Muskelatrophie in den späteren Stadien der Krankheit verbunden.
COPD erfolgt in mehreren Phasen
| 1. Stadium GOLD 1 | milde Form |
|
|
| 2. štádium GOLD 2 | moderate Form |
|
|
| 3. Stadium GOLD 3 | schwere Form |
|
|
| 4. Stadium GOLD 4 | sehr schwere Form |
|
|
COPD und Impfung
In vielen Literaturstellen oder Internetportalen werden Sie lesen, dass bei Patienten mit chronisch obstruktiver Lungenerkrankung eine Impfung gegen Influenza und Pneumokokkeninfektionen empfohlen wird.
- Influenza-Impfung - empfohlen für alle Patienten mit COPD, unabhängig von Alter und Stadium der Krankheit
- Impfung gegen Pneumokokkeninfektionen - empfohlen vorzugsweise für Patienten über 65 Jahre und für Patienten mit fortgeschrittener COPD
Es ist logisch vorteilhaft, wenn Patienten mit einer derart schweren Lungenerkrankung vor Infektionen der Atemwege geschützt werden, die zusammen mit der Grunderkrankung tödliche Folgen haben und somit den Tod des Patienten verursachen können.
TIPP:
Impfung und ihre Bedeutung? Mütter aufgepasst! Gefährden Sie Ihr Kind nicht
Optionale Impfung und wann ist sie geeignet
Nicht nur die Logik, sondern auch mehrere wissenschaftliche Studien haben gezeigt, dass Impfungen wichtig sind!
Impfstoffpatienten reduzierten die Anzahl der erforderlichen Krankenhausaufenthalte und erhöhten das Überleben.
Es sind diese Infektionen, die bei mehr als einem Drittel der Patienten zu häufigen Verschlimmerungen der Krankheit geführt haben.
Somit verringert die Impfung auch die Häufigkeit von Exazerbationen.
Behandlung: Chronisch obstruktive Lungenerkrankung
Behandlung: Welche Medikamente werden bei chronisch obstruktiver Lungenerkrankung eingesetzt?
Mehr anzeigenSchnelle Darstellung der Ursachen und Erscheinungsformen der Krankheit
Chronisch obstruktive Lungenerkrankung wird behandelt von oder durch
Andere Namen
Interessante Quellen










