- Geburtshilfe: 3. vollständig überarbeitete und ergänzte Auflage Hájek Zdeněk, Čech Evžen, Maršál Karel, a kolektiv
- Krankenpflege in der Gynäkologie und Geburtshilfe: 2. vollständig überarbeitete und aktualisierte Auflage von Slezáková Lenka, a kolektiv
- Pathologie für weiterführende medizinische Schulen: Janíková Jitka
- Mayoclinic.org - Eileiterschwangerschaft.
- nhs.uk - Eileiterschwangerschaft - Ektopische Schwangerschaft
- webmd.com - Ektopische (extrauterine) Schwangerschaft
Eileiterschwangerschaft: Was sind die Ursachen und Symptome?

Zu einer Eileiterschwangerschaft kommt es, wenn sich eine befruchtete Eizelle außerhalb der Gebärmutter einnistet, meist in einem der Eierstöcke. Warum passiert das, wo kann sich die Eizelle einnisten und welche Risiken gibt es?
Die häufigsten Symptome
- Malaise
- Flankenschmerzen
- Schmerzen an der rechten Hüfte
- Bauchschmerzen
- Rektale Schmerzen
- Unterbauchschmerzen
- Schmerz, der in den Schulter ausstrahlt
- Häufiges Wasserlassen
- Häufiges Wasserlassen
- Krämpfe im Unterleib
- Übelkeit
- Blutungen
- Hypotonie
- Stimmungsstörungen
- Kopfdrehung
- Ermüdung
- Vaginaler Juckreiz und Ausfluss
- Erbrechen
- Erhöhte Herzfrequenz
Merkmale
Die Eileiterschwangerschaft, abgekürzt Extrauteringravidität, wird auch als ektopische Schwangerschaft bezeichnet.
Unter normalen Bedingungen beginnt die Schwangerschaft mit der Befruchtung einer losen Eizelle im erweiterten Teil des Eileiters. Die befruchtete Eizelle wandert dann durch den Eileiter in die Gebärmutter. Sie nistet sich in der Gebärmutterschleimhaut ein, wo sie sich weiter entwickelt. Es kann jedoch vorkommen, dass sie die Gebärmutterhöhle nicht erreicht und sich anderswo einnistet. Dies führt zu einer ektopischen Schwangerschaft.
Ihre Häufigkeit wird auf 1 von 200 Schwangerschaften geschätzt, nimmt aber im Laufe der Jahre zu.
Nur eine funktionell entwickelte Gebärmutter bietet einen idealen Platz für die Entwicklung des Babys, von der Einnistung über die Entwicklung bis zur Geburt.
Zu einer Eileiterschwangerschaft kommt es, wenn sich eine befruchtete Eizelle während ihrer Reise an einem Ort einnistet, der für ihre weitere Entwicklung nicht geeignet ist.
Der häufigste Ort ist der Eileiter, der in 95-97 % der Fälle vorkommt. Andere Orte sind selten, aber die Einnistung kann auch direkt im Eierstock, in der Bauchhöhle und im Gebärmutterhals an der Einmündung in die Scheide erfolgen.
Je nach Ort der Einnistung der befruchteten Eizelle werden die Eileiterschwangerschaften unterteilt in
- Eileiterschwangerschaft, Einnistung im Eileiter
- Ovarialschwangerschaft, Befruchtung und Einnistung erfolgen auf der Ebene des Eierstocks
- Bauchhöhlenschwangerschaft, die Entwicklung des Fötus findet in der Bauchhöhle statt
- Gebärmutterhalsschwangerschaft, Einnistung an der Außenseite des Gebärmutterhalses am Übergang zur Vagina
Bei einer Eileiterschwangerschaft kann die spätere Entwicklung des Fötus nicht so normal verlaufen wie bei einer gesunden Schwangerschaft: Die befruchtete Eizelle kann nicht überleben, und das anschließende Wachstum kann zu Komplikationen für die Frau führen, z. B. zu lebensbedrohlichen Blutungen.
Ursachen
Eine Eileiterschwangerschaft entsteht, wenn eine Eizelle auf dem Weg zur Gebärmutter im Eileiter stecken bleibt oder in die Bauchhöhle ausgestoßen wird.
Die Häufigkeit von Eileiterschwangerschaften hat im Laufe der Jahre zugenommen.
Die Ursache ist nicht immer bekannt, hängt aber mit folgenden Faktoren zusammen
Genetische Anomalien, angeborene Entwicklungsstörungen der inneren Genitalien, unvollständige Entwicklung der Eileiter, die dünn und lang sein können und in ihrer Beweglichkeit beeinträchtigt sind.
Entzündungen oder Infektionen der Eileiter und der Fortpflanzungsorgane können den Transport der befruchteten Eizelle beeinträchtigen.
Häufige Entzündungen treten bei Frauen auf, die früh mit dem Sexualleben begonnen haben. Wiederholte Infektionen führen zu postinflammatorischen Veränderungen der Eileiterschleimhaut, die zu deren Verformung, Vernarbung, Verengung und sogar völliger Unpassierbarkeit führen können.
Chlamydia trachomatis ist eine sehr häufige Infektion, die eine Verstopfung oder Obstruktion der Eileiter verursacht. Auch sexuell übertragbare Krankheiten stehen in direktem Zusammenhang mit der Störung des Transports der befruchteten Eizelle.
Eine Beckenentzündung muss nicht direkt mit frühem Geschlechtsverkehr oder einer übertragbaren Krankheit zusammenhängen, sondern kann auch durch eine Blinddarmentzündung verursacht werden.
Endometriose, die in einem Teil des Eileiters auftritt.
Hormonelle Störungen und deren Ungleichgewicht.
Vorbefruchtung der fötalen Eizelle, wobei eine Rückkehr der befruchteten Eizelle aus der Gebärmutter in den Eileiter nicht ausgeschlossen werden kann.
Postoperative Zustände, Operationen im kleinen Becken und in der Gebärmutter können ebenfalls die Ursache für eine Eileiterschwangerschaft sein. Die spätere Bildung von postoperativen Verwachsungen kann die Beziehung zwischen Eierstock und Eileiter beeinträchtigen, manchmal auch deren Form und Transportfunktion.
Die Zunahme von Eileiterschwangerschaften ist auch auf den verstärkten Einsatz von assistierten Reproduktionstechniken zurückzuführen: Wenn eine befruchtete Eizelle eingeführt wird, wandert sie manchmal in Richtung Eileiter.
Das Einsetzen einer Spirale verhindert, dass sich die befruchtete Eizelle in der Gebärmutter einnistet.
Wenn eine Frau eine Schwangerschaft in höherem Alter plant, liegt das Risikoalter bei über 35 Jahren.
Sterilisation durch einfache Eileiterligatur.
Frühere ektopische Schwangerschaft.
Symptome
Eine Eileiterschwangerschaft äußert sich zunächst wie jede andere normale Schwangerschaft.
Zunächst gibt es vielleicht keine Anzeichen für eine Schwangerschaft und sie wird nur zufällig entdeckt.
Manche Frauen bemerken frühe Anzeichen wie das Ausbleiben der Periode, gespannte und empfindliche Brüste, morgendliche Übelkeit und bei der Untersuchung wird eine undichte und vergrößerte Gebärmutter festgestellt.
Nach einem Schwangerschaftstest wird ein positives Ergebnis festgestellt. Nachdem sich die befruchtete Eizelle bereits eingenistet hat, beginnt die Produktion des Hormons HCG. Eine Eileiterschwangerschaft kann jedoch nicht fortgesetzt werden, da eine normale Schwangerschaft in der Gebärmutter stattfindet.
Frühe Warnzeichen sind leichte vaginale Blutungen, bräunlicher Scheidenausfluss und Schmerzen im Beckenbereich.
Zwischen der 6. und 10. Woche, nachdem sich die befruchtete Eizelle eingenistet hat, treten Unterleibsschmerzen auf.
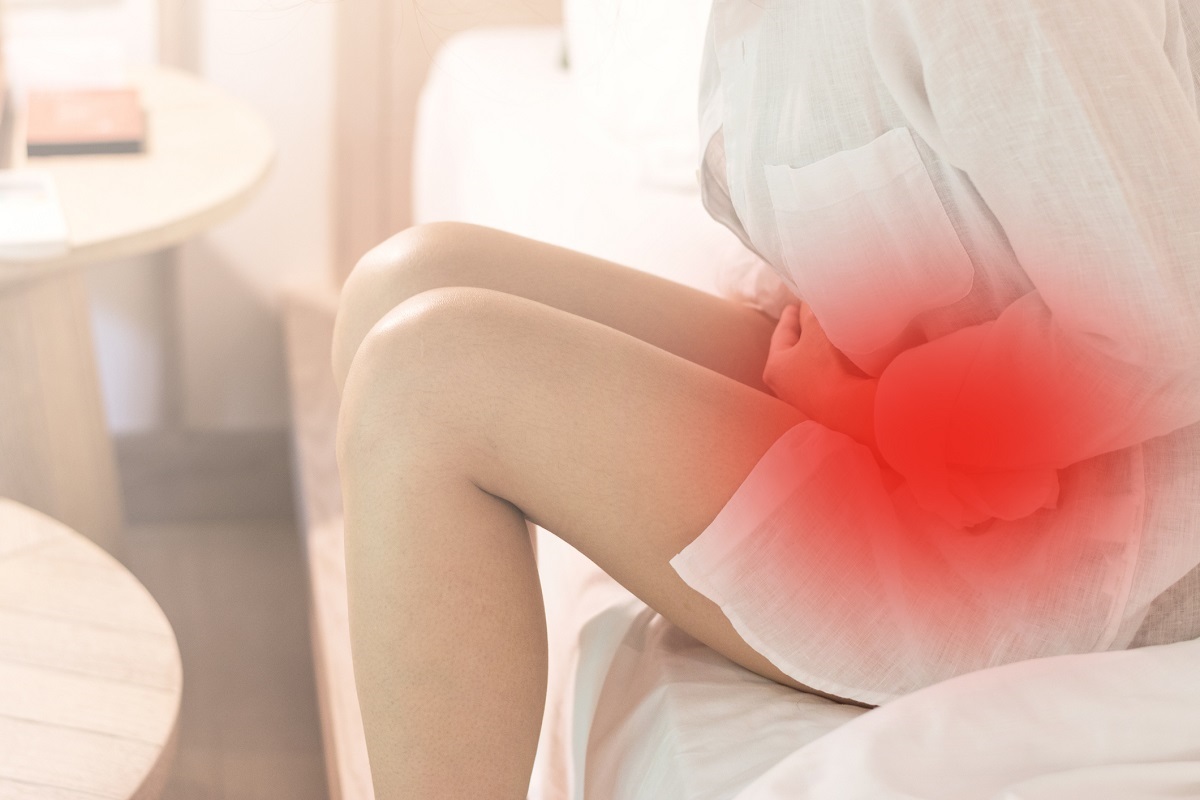
Bei einer Eileiterschwangerschaft, die sich im Eileiter eingenistet hat, verspürt die Frau abwechselnd leichte bis starke Schmerzen im Unterbauch, hat leichte Blutungen oder bräunlichen Ausfluss. Bei einer Blutentnahme wird häufig eine Anämie festgestellt.
Häufige Symptome einer Eileiterschwangerschaft, die ärztliche Hilfe erfordern, sind
- Gelegentliche Unterleibsschmerzen, leichte Blutungen oder Schmierblutungen
- Scharfe, stechende, kolikartige Unterleibsschmerzen, die in Wellen auftreten
- Starke Schmerzen, die nur auf einer Seite auftreten
- Der Schmerz kann unter das Schulterblatt, in das Schultergelenk oder den Nacken schießen
- Engegefühl in der Bauchdecke
- Schwache oder starke Schmierblutungen, genitale Blutungen
- Drang zum Wasserlassen
- Druck im Enddarmbereich
Wenn der Eileiter reißt oder ein stark verstopftes Organ in der Bauchhöhle stecken bleibt, kommt es zu Blutungen.
Es handelt sich um einen lebensbedrohlichen Zustand, der sich mit den Symptomen eines plötzlichen Unterleibsanfalls äußert. Die Frau gerät in einen Schockzustand, ihr Blutdruck sinkt, ihr Puls steigt. Sie ist blass, schwach, kann bewusstlos werden. Sie hat einen schwachen, nicht tastbaren Puls, eine schnelle Atmung und ein Gefühl der Angst.
Diagnostik
Heute gibt es eine frühere und bessere Diagnose. Früher gab es diese Möglichkeit der Frühdiagnose nicht. Viele Eileiterschwangerschaften, wenn sie nicht das Leben der Frau bedrohten, wurden früher verkraftet und blieben unbemerkt.
Ein wichtiger Bestandteil der Frühdiagnose ist die Anamnese, also die Erhebung der Krankengeschichte, um herauszufinden, wann die letzte Regelblutung stattfand, ob sie verspätet war oder ausblieb. Der Arzt prüft, ob bei der Frau Risikofaktoren wie Entzündungen in der Vorgeschichte oder Schmierblutungen vorliegen und ob es frühe Anzeichen einer Schwangerschaft gab.
Es wird eine gynäkologische Untersuchung durchgeführt. Bei der Untersuchung kann der Unterleibsbereich empfindlich bis schmerzhaft sein. Die Gebärmutter ist geschwollen, weich und vergrößert.
Der Arzt beobachtet den Bereich zwischen Rektum und Vagina, den so genannten Douglas-Raum. Bei einer Eileiterschwangerschaft ist dieser Bereich vorgewölbt, was auf eine Blutung in die Bauchhöhle und einen anschließenden Blutfluss in diesen Raum hinweist.
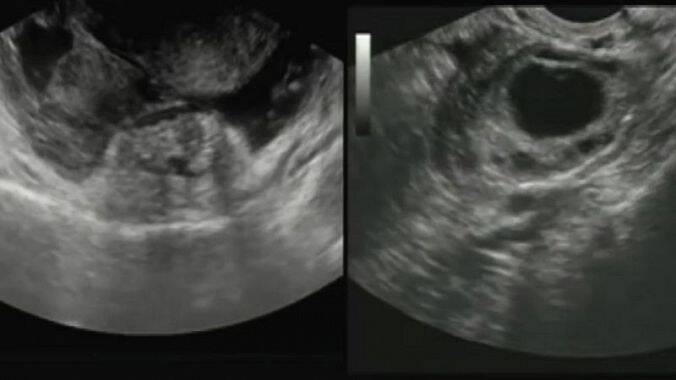
Zum Nachweis einer Schwangerschaft wird eine Ultraschalluntersuchung durchgeführt, um das Vorhandensein eines Schwangerschaftssacks in der Gebärmutter festzustellen.
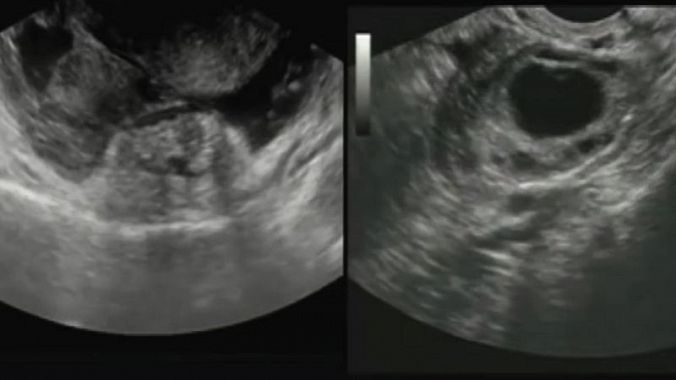
Im Falle einer Eileiterschwangerschaft wird Flüssigkeit im Douglas-Raum nachgewiesen.
Manchmal ist ein fetaler Herzschlag außerhalb der Gebärmutter oder ein vergrößerter Eileiter sichtbar. Ein Fötussack kann in der Gebärmutter vorhanden sein, ohne dass Anzeichen einer Schwangerschaft vorliegen.
Laboruntersuchung: Urin- und Bluttests auf HCG und Progesteron bestätigen eine Schwangerschaft. Wenn die Werte innerhalb weniger Tage abnehmen oder gleich bleiben und im Ultraschall kein Schwangerschaftssack zu sehen ist, handelt es sich wahrscheinlich um eine Eileiterschwangerschaft.
Für ein Blutbild wird Blut entnommen. Ein verminderter Hämoglobinwert weist auf innere Blutungen hin, und erhöhte Leukozyten deuten auf einen Entzündungsprozess im Körper der Frau hin. Auch Blutgruppe und Rhesusfaktor, Gerinnungsfaktoren und Lebertests werden untersucht, die im Falle einer Operation erforderlich sind.
In einigen Fällen wird zur Diagnose eine Laparoskopie durchgeführt, eine direkte Methode, um Veränderungen an den Organen im kleinen Becken und eine mögliche Einnistung des Eies in der Bauchhöhle und im Eileiter sichtbar zu machen.
Bei schweren und lebensbedrohlichen Symptomen reicht die Zeit nicht aus, um alle Diagnoseschritte durchzuführen. In einem solchen Fall spricht man von einem plötzlichen Unterleibsvorfall, und es wird eine dringende Operation durchgeführt, um eine sofortige Behandlung einzuleiten.
Verlauf
Die meisten fötalen Eizellen sterben ab und resorbieren unbemerkt, ohne dass die Frau weiß, dass die Eizelle befruchtet wurde.
Wird die befruchtete Eizelle, die sich einzunisten beginnt, nicht in der Gebärmutter gefunden, kommt es zu einer ektopischen Schwangerschaft.
Die weitere Entwicklung der Eizelle hängt davon ab, wo sie sich befindet, in welchem Teil der Gebärmutter sie sich befindet und vor allem von der Durchblutung des Bereichs, seiner anatomischen Struktur, seiner Elastizität und Festigkeit.
Wenn es sich an einer unzureichend durchbluteten Stelle einnistet, wird die befruchtete Eizelle nicht ausreichend ernährt, stirbt schließlich ab und ihre teilweise Resorption führt anschließend zu einer verspäteten Menstruation.
Manchmal kommt es vor, dass die Eizelle in ihrer raschen Entwicklung über die Wand des Organs hinauswächst, um eine ausreichende Blutversorgung durch den mütterlichen Körper zu gewährleisten. Dadurch reißt die Wand der Blutgefäße, was zu plötzlichen Blutungen führen kann. Manchmal belastet eine solche Schwangerschaft im Eileiter durch ihr Wachstum die Wand, die dem Ansturm der wachsenden Eizelle nicht standhalten kann und schließlich reißt.
Diese Komplikationen treten am häufigsten in der 8. Schwangerschaftswoche, spätestens im 1. Trimester auf. In sehr seltenen Fällen wächst der Fötus bis zur fetalen Lebensfähigkeit.
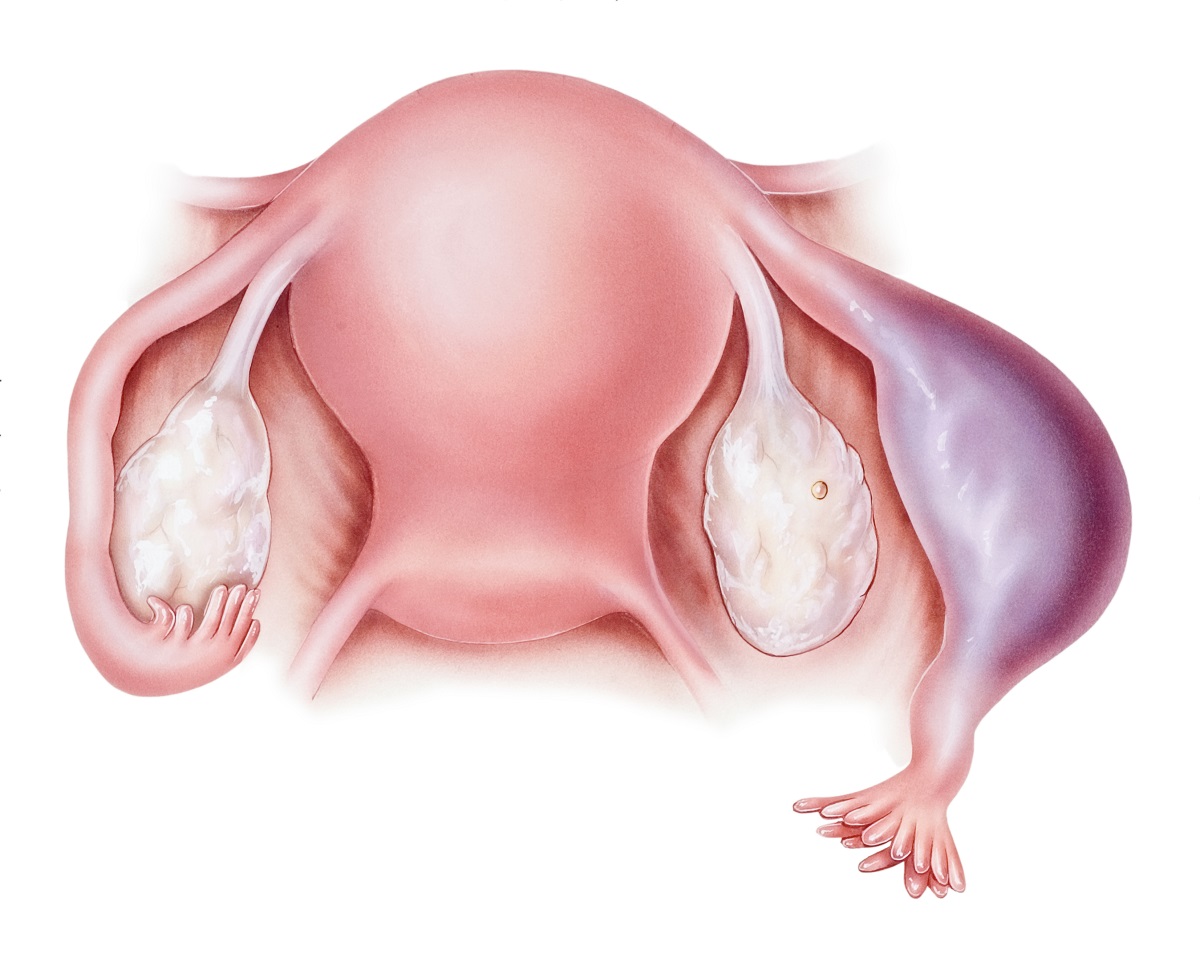
Der Tubenabort kann verschiedene Formen annehmen. Er kann sich als chronische Entzündung oder als lebensbedrohlicher Zustand manifestieren. Eine chronische Entzündung kann auftreten, wenn der Fötus im Eileiter stirbt, ohne dessen Wand zu zerstören, und der nachfolgende Abort durch Kontraktionen der Eileitermuskeln in die Bauchhöhle ausgestoßen wird.
Die weitere Entwicklung der befruchteten Eizelle kann im Eileiter stattfinden. Durch ständige Kontraktionen des Eileiters wird die fötale Eizelle jedoch in die Bauchhöhle ausgestoßen. Sie löst sich zunächst von der Wand des Eileiters, die Eileitergefäße werden unterbrochen und die Fruchtblase wird gestaut, wodurch der Embryo zu einem "Maulwurf" wird.
Das Blut aus den zerrissenen Gefäßen fließt dann in die Bauchhöhle in den Douglas-Raum, wo es sich ansammelt. In diesem Fall kommt es zwischen der 6. und 8. Woche zu einem Eileiterabort.
Es kann vorkommen, dass sich eine befruchtete Eizelle im Eileiter einnistet und sich dort entwickelt, ohne in die Bauchhöhle ausgestoßen zu werden. Dies ist häufig die Folge eines entzündlichen Prozesses im Eileiter. Wenn sich die Eizelle einnistet, erodiert die Wand des Eileiters. Durch die Erosion wird die Wand geschwächt und es besteht ein hohes Risiko, dass die Eileiterwand reißt, was lebensbedrohlich ist.
Die Eierstockschwangerschaft tritt auf der Ebene des Eierstocks auf, wobei die Eizelle im geplatzten Follikel zurückbleibt, wo sie nicht vollständig freigesetzt wird oder von den Spermien eingeschlossen und befruchtet wird.
Bei einer Bauchhöhlenschwangerschaft entwickelt sich der Fötus in der Bauchhöhle, wenn sich die befruchtete Eizelle in ein Organ einnistet. Nistet sie sich in ein stark durchblutetes Organ ein, kommt es zu Blutungen in die Bauchhöhle. Diese Art der Eileiterschwangerschaft kann nach dem Absterben des Embryos ohne erkennbare Ursache auftreten. Stirbt der Fötus in einem frühen Stadium, wenn er noch klein ist, wird er absorbiert.
Eine Zervixschwangerschaft ist die Einnistung einer befruchteten Eizelle am Gebärmutterhals. In diesem Fall besteht ein hohes Blutungsrisiko durch den Verschluss eines wichtigen Blutgefäßes, das die Gebärmutter versorgt, was zu vaginalen Blutungen führt. Manchmal können die Blutungen auch nach Beendigung der Schwangerschaft nicht gestoppt werden und die Gebärmutter muss entfernt werden.
Nur in sehr seltenen Fällen überlebt der ektopische Fötus. Befindet sich die fetale Plazenta an einem Ort mit ausreichender Blutversorgung, versorgt sie den Fötus ausreichend mit Nährstoffen. Mit zunehmender Entwicklung benötigt der Fötus jedoch immer mehr Nährstoffe für seine Entwicklung.
Bei unzureichender Ernährung kann sich die Entwicklung des Fötus zurückbilden und zu einer Mumie werden, in der sich Kalziumsalze anreichern, was zu einem versteinerten Fötus führt.
Es sind auch Fälle bekannt, in denen bei einer zufälligen Untersuchung der Bauchhöhle eine Eileiterschwangerschaft entdeckt wurde. Der Fötus entwickelte sich zur Größe eines Frühgeborenen und musste chirurgisch entfernt werden. Solche Föten waren deformiert und wurden als Folge des Drucks der umliegenden Organe postuliert.
Eileiterschwangerschaft und Menstruation
Eine Eileiterschwangerschaft zeichnet sich durch eine Reihe von Symptomen aus, die sie von einer normalen intrauterinen Schwangerschaft unterscheiden: Die Frau verspürt zunächst Schmerzen im Unterbauch und unregelmäßige Blutungen aus der Gebärmutter, die durch verschiedene hormonelle Veränderungen verursacht werden.
Während der Schwangerschaft treten während der üblichen Menstruationszeit leichte Schmierblutungen auf. Allmählich nehmen die Schmerzen zu, und in der Regel kommt es 6 bis 8 Wochen nach der letzten Menstruation zu unregelmäßigen Blutungen, die mal mehr, mal weniger sichtbar sind.
Kommen akute, stechende Schmerzen hinzu, kann der Eierstock platzen. In diesem Fall sollte sofort ärztliche Hilfe in Anspruch genommen werden, da sonst die Gefahr einer massiven Blutung in die Bauchhöhle besteht.
Behandlung: Ektopische Schwangerschaft
Behandlung einer Eileiterschwangerschaft: Schwangerschaftsabbruch, Medikamente, Operation
Mehr anzeigenVideo über Eileiterschwangerschaften und ihre Erscheinungsformen
Galerie

Ektopische Schwangerschaft wird behandelt von oder durch
Andere Namen
Interessante Quellen










