- Deutscher Herzbericht 2010, Ernst Bruckenberger, ISBN 978-3-00-032101-6, Oktober 2010.
- Bremen: Mehr Herzinfarkte in ärmeren Stadtteilen. In: aerzteblatt.de. 4. September 2013, abgerufen am 26. Dezember 2014.
- F. van de Werf, D. Ardissino u. a.: Management of acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on the Management of Acute Myocardial Infarction of the European Society of Cardiology. In: European heart journal. Band 24, Nummer 1, Januar 2003, S. 28–66
- C. W. Hamm: Leitlinien: Akutes Koronarsyndrom (ACS) – Teil 1: ACS ohne persistierende ST-Hebung. In: Z Kardiol, 2004, 93, S. 72–90, leitlinien.dgk.org (PDF)
- Elliott M. Antman u. a.: ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction; A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1999 Guidelines for the Management of patients with acute myocardial infarction). In: Journal of the American College of Cardiology. 44, 4. August 2004, S. E1–E211.
- Gerd Herold und Mitarbeiter: Innere Medizin. Eine vorlesungsorientierte Darstellung. 2011, S. 247.
- Werner Böcker (Hrsg.): Pathologie. 4. Auflage. Urban und Fischer, 2008, S. 479.
- C. Clair, N. A. Rigotti u. a.: Association of smoking cessation and weight change with cardiovascular disease among adults with and without diabetes. In: JAMA. Band 309, Nummer 10, März 2013, S. 1014–1021
- Zu den Studien, in denen emotionale Prädiktoren nachgewiesen werden konnten, zählt z. B. die folgende: Stephen Manuck, Frederick N. Garland: Coronary-Prone Behavior Pattern, Task Incentive, and Cardiovascular Response, Psychophysiology, Band 16, Heft 2, März 1979, S. 136–142
- A. Rozanski, J. A. Blumenthal, J. Kaplan: Impact of Psychological Factors on the Pathogenesis of Cardiovascular Disease and Implications for Therapy. In: circulation. 1999, S. 2192–2217.
- U. Wilbert-Lampen, D. Leistner, S. Greven, T. Pohl, S. Sper, C. Völker, D. Güthlin, A. Plasse, A. Knez, H. Küchenhoff, G. Steinbeck: Cardiovascular Events during World Cup Soccer. In: The New England Journal of Medicine. 358, Nr. 5, 2008, S. 475–483.
- D. Niederseer, C. W. Thaler u. a.: Watching soccer is not associated with an increase in cardiac events. In: International journal of cardiology. Band 170, Nummer 2, Dezember 2013, S. 189–194
- G. Ironson, C. B. Taylor u. a.: Effects of anger on left ventricular ejection fraction in coronary artery disease. In: The American journal of cardiology. Band 70, Nummer 3, August 1992, S. 281–285, PMID 1632389.
- Redford Williams: The Trusting Heart, New York: Times Books/Random House, 1989.
- Lyndra H. Powell: Emotional Arousal as a Predictor of Long-Term Mortality and Morbidity in Post M. I. Men, Circulation, Band 82, Heft 4, Supplement III, Oktober 1990
- M. A. Mittleman, M. Maclure u. a.: Triggering of acute myocardial infarction onset by episodes of anger. Determinants of Myocardial Infarction Onset Study Investigators. In: Circulation. Band 92, Nummer 7, Oktober 1995, S. 1720–1725, PMID 7671353.
- K. J. Mukamal, C. M. Chen, S. R. Rao und R. A. Breslow: Alcohol consumption and cardiovascular mortality among US adults, 1987 to 2002. In: Am Coll Cardiol. Nr. 55, 2010, S. 1328–1335.
- Iona Y. Millwood, Robin G. Walters, Xue W. Mei, Yu Guo, Ling Yang: Conventional and genetic evidence on alcohol and vascular disease aetiology: a prospective study of 500 000 men and women in China. In: The Lancet. Band 393, Nr. 10183, 4. Mai 2019, ISSN 0140-6736
- S D Collins: Excess mortality from causes other than influenza and pneumonia during influenza epidemics. In: Public Health Rep (1896–1970). Band 47, 1932, S. 2159–2179 (englisch).
Myokardinfarkt: Warum tritt er auf, was sind die Manifestationen eines akuten Herzinfarkts?

Fotoquelle: Getty images
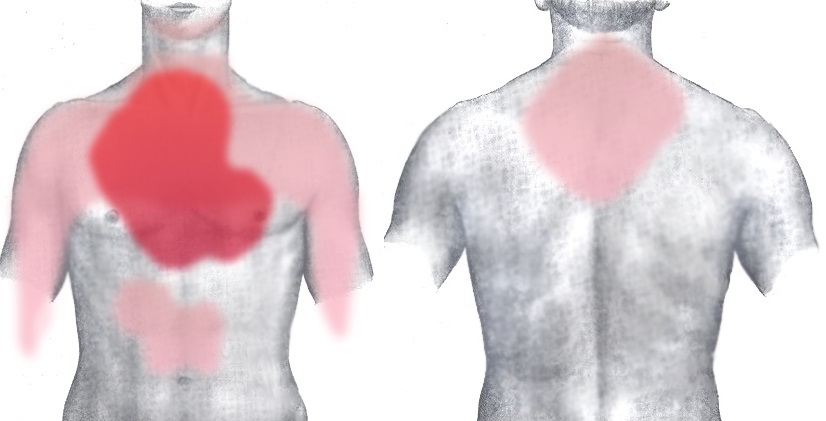
Die häufigsten Symptome
- Schmerzen, die zwischen die Schulterblätter ausstrahlen
- Malaise
- Schwitzen
- Brustschmerzen
- Kurzatmigkeit
- Schmerz, der in den Schulter ausstrahlt
- Übelkeit
- Blaues Leder
- Hypotonie
- Lungeninsel
- Störungen des Bewusstseins
- Schmerzen, die bis in die Finger ausstrahlen
- Verlangsamter Herzschlag
- Muskelschwäche
- Druck auf den Brustkorb
- Ermüdung
- Ängste
- Erbrechen
- Hoher Blutdruck
- Verwirrung
- Erhöhte Herzfrequenz
Weitere Symptome anzeigen ᐯ
Wie wird ein Herzmuskelinfarkt behandelt? Den Notarzt rufen, Medikation und Intervention
Mehr anzeigenHerzinfarkt wird behandelt von oder durch
Herzinfarkt untersucht von oder durch
Andere Namen
Herzmuskelinfarkt, akuter Myokardinfarkt, akutes Koronarsyndrom, STEMI, NSTEMI, akuter Herzinfarkt, Herzinfarkt, akute ischämische Herzkrankheit, Herzinfarkt